Для клинической картины печёночной энцефалопатии (ПЭ) характерно нарушение сознания с расстройствами сна, личности, интеллекта и речи от лёгких проявлений до выраженного делирия и комы. Основные клинические симптомы представлены в таблице 1.
Таблица 1.
Клиническая картина печёночной энцефалопатии
Симптом | Клинические проявления |
Психические нарушения | Сонливость |
Делирий | |
Галлюцинации | |
Сопор | |
Кома | |
Изменение личности, интеллекта | Эйфория |
Раздражительность | |
Потеря интереса к семье, происходящим событиям | |
Изменение почерка | |
Печёночный запах изо рта | |
Атериксис (хлопающий тремор) |
Развитие острой ПЭ наблюдается при острой печёночной недостаточностью (ОПечН) или с декомпенсации ХПечН. Развитие ПЭ при ОПечН обусловлено печёночно-клеточной недостаточностью, возникающей в результате массивного некроза гепатоцитов. В данном случае развивается эндогенная (истинная) печёночная кома. У больных ХПечН ПЭ возникает под воздействием предрасполагающих факторов, таких как инфекция, дегидротация, кровотечение из варикозно расширенных вен пищевода и желудка, алкогольный эксцесс.
Клиническими проявлениями острой энцефалопатии является нарушение сознания, нейромышечные нарушения, печёночный запах изо рта и гипервентиляция. Неврологический статус у данных больных вариабелен от лёгкого оглушения до глубокой комы.
При циррозе печени (ЦП), предрасполагающим фактором является портокавальное шунтирование формируется хроническая ПЭ. Степень выраженности ПЭ варьирует от минимальных клинических проявлений до развития экзогенной (шунтовой или ложной) печёночной комы. Хроническая энцефалопатия может проявляться в виде рецидивирующих эпизодов или в виде постоянных проявлений.
Рецидивирующие эпизоды энцефалопатии возникают под действием провоцирующих факторов, однако они могут возникать спонтанно или после прекращения лечения.
Постоянная энцефалопатия сохраняется несмотря на проводимое лечение. Наиболее характерными клиническими проявлениями постоянной энцефалопатии является деменция, паркинсонизм, миелопатия в сочетании с другими неврологическими нарушениями.
Субклиническая (латентная, минимальная) ПЭ может длительное время не проявляться клинически. Данная форма ПЭ встречается у больных с хроническими болезнями печени. Установить наличие ПЭ возможно только при проведении психометрических тестов, электроэнцефалограммы (ЭЭГ) и вызванных потенциалов. Наиболее характерными проявлениями субклинической энцефалопатии является снижение внимания и моторных навыков.
Стадии ПЭ оцениваются в соответствии с критериями, принятыми Международной ассоциацией по изучению болезней печени (Брайтон, Великобритания, 1992 год) (табл. 2).
Таблица 2
Стадии печёночной энцефалопатии (Брайтон, Великобритания, 1992 год)
Стадия | Психический статус | Двигательные нарушения |
Субк-лини- ческая | При рутинном исследовании изменения не выявляются. Возможны нарушения при выполнении обычной работы. | Нарушение выполнения стандартизированных психомоторных тестов (тест линий и тест чисел). |
I | Лёгкая несобранность, апатия, возбуждение, беспокойство, эйфория, утомляемость, нарушение ритма сна. | Лёгкий тремор, нарушения координации, астериксис. |
II | Сонливость, летаргия, дезориентация, неадекватное поведение. | Астериксис, дизартрия, примитивные рефлексы (сосательный, хоботковый), атаксия. |
III | Сопор, выраженная дезориентация, нечёткая речь. | Гиперрефлексия: патологические рефлексы (Гордона, Жуковского), миоклонии, гипервентиляция. |
IV | Кома. | Децеребральная ригидность (разгибание в руках и ногах). На ранней стадии сохранены ответно-болевые раздражители, отсутствие ответа на все раздражители. |
МЕТОДЫ ДИАГНОСТИКИ ПЕЧЁНОЧНОЙ ЭНЦЕФАЛОПАТИИ
1. Сбор анамнеза.
Сбор анамнеза у контактного больного или его родственников должен быть направлен на выявление провоцирующих факторов, таких как запор, симптомы лёгочных, мочевых и других инфекций, желудочно-кишечное кровотечение, обезвоживание. Наличие в анамнезе предыдущих эпизодов ПЭ, особенно требовавших госпитализации, повышает вероятность того, что текущее состояние также обусловлено ПЭ.
2. Лабораторные исследования.
Обязательные лабораторные исследования включают полный анализ крови, биохимический анализ показателей функции почек и печени, электролитов, аммиака, тиреотропного гормона, С-реактивного белка, витамина B12 и анализ мочи.
Из рекомендаций Европейской ассоциации по изучению печени (EASL) /Американской ассоциации по изучению болезней печени (AASLD) следует, что если уровень аммиака в крови нормальный, диагноз ПЭ сомнителен. Однако, не рекомендуется ориентироваться только на уровень аммиака в крови больного при определении тяжести, степени и прогноза ПЭ.
3. Оценка нейропсихического статуса.
Наиболее характерным неврологическим признаком при ПЭ является «хлопающий тремор» (астериксис). Этот симптом появляется при II-III стадии ПЭ. В его основе лежит нарушение поступления афферентных импульсов от суставов и других частей опорно-двигательной системы в ретикулярную формацию ствола мозга, что приводит к неспособности удерживать заданную позу. Астериксис можно обнаружить при вытянутых руках больного с расставленными пальцами или при максимальном разгибании кисти больного с фиксированным предплечьем. При этом регистрируют быстрые сгибательно-разгибательные движения в пястно-фаланговых и лучезапястном суставах. Тремор наиболее выражен во время поддержания постоянной позы и менее заметен при движении.
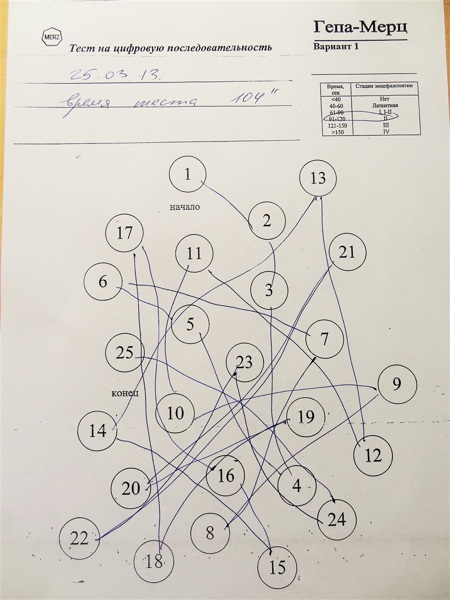
В клинической практике для определения функционального состояния ЦНС, и, в частности, для объективизации психических нарушений при ПЭ, применяется психометрическое тестирование. Наиболее значим этот вид исследования для выявления латентной ПЭ и для определения психических нарушений при ПЭ I-II стадии. Широко используются: тест связи чисел, тест линий, число-буква, арифметические тесты, тест почерка, тест копирования линий. Например, при выполнении теста связи чисел (ТСЧ), задачей больного является соединение между собой группы чисел от 1 до 25 на время. Время выполнения тестов и число ошибок значимо коррелируют с тяжестью ПЭ.
Степень тяжести ПЭ оценивают по описательной шкале симптомов, шкале полуколичественной оценки West Haven (табл. 3).
Таблица 3
Стадии печёночной энцефалопатии
Стадия | Состояние сознания | Интеллектуальный статус | Поведение | Нейромышеч-ные функции |
0 (латентная) | Не изменено | Снижение концентрации внимания и памяти (выявляется при целенаправленном исследовании) | Не изменено | Увеличение времени выполнения психомотор-ных функций |
I | Дезориентация, нарушение ритма сна и бодроствования (бессонница в ночное время, сонливость в дневные часы) | Снижение способности к логическому мышлению, вниманию, счёту | Депрессия, раздражи-тельность, эйфория, беспокойство | Тремор, гипер-рефлексия, дизартрия |
II | Сомноленция | Дезориентация во времени, резкое снижение способности к счёту | Апатия, агрессия, неадекватные реакции на внешние раздражители | Астериксис, выраженная дизартрия, гипертонус |
III | Сопор | Дезориентация в пространстве, амнезия | Делирий, примитивные реакции | Астериксис, нистагм, ригидность |
IV | Кома | - | - | Атония, арефлексия, отсутствие реакции на боль |
4. Инструментальные методы диагностики.
Среди инструментальных методов диагностики ПЭ уже длительное время применяется электроэнцефалография (ЭЭГ) . Изменения на ЭЭГ выявляются достаточно рано, ещё до появления психических или биохимических нарушений. При этом в зависимости от стадии ПЭ определяется замедление активности α-ритма: при 0 стадии частота α-ритма составляет 8, 5-12 колебаний в сек, при ПЭ-I стадии частота α-ритма – 7-8 колебаний в сек, при ПЭ-II стадии частота α-ритма – 5-7 колебаний в сек, при ПЭ-III стадии частота α-ритма – 3-5 колебаний в сек, при ПЭ-IV стадии частота α-ритма < 3 колебаний в 1 сек, с «выявлением медленных низкоамплитудных колебаний», кроме того во II-III стадиях отмечено появление δ и θ-активности. ЭЭГ отражает общую биоэлектрическую активность головного мозга, но не позволяет объективно оценить когнитивные нарушения, не даёт информации об особенностях этих расстройств. Чувствительность данного метода составляет не более 30-40%, и часто изменения ЭЭГ не коррелируют с тяжестью течения заболевания, они имеют лишь вспомогательное значение.
Методика вызванных потенциалов была внедрена в клиническую практику в 60-70-е годы XX века для оценки функционального состояния головного мозга. Вызванные потенциалы представляют собой электрические потенциалы, полученные при стимуляции корковых и подкорковых нейронов зрительными или слуховыми стимулами. При проведении теста «частоты мерцания» используется высокочастотный свет, который воспринимается больным с помощью специальных оптических очков. Значения критической частоты мерцания у здоровых лиц превышают частоту в 39 Гц, у больных этот показатель существенно ниже. Результаты данного метода статистически достоверно коррелируют с показателями психометрических тестов. Установлено, что чувствительность слуховых вызванных потенциалов при выявлении латентной ПЭ составляет 41%. Однако, наиболее чувствительным и специфичным методом выявления начальных проявлений ПЭ признан метод регистрации зрительных Р-300 вызванных потенциалов. Чувствительность которого составляет 78-80%.
Магнитно-резонансная спектроскопия является наиболее чувствительным методом диагностики ПЭ и оценки степени её тяжести. При проведении магнитно-резонансная спектроскопии, у больных отмечается повышение интенсивности сигнала Т1 базальных ганглиев и белого вещества головного мозга и снижение отношения миоинозитол/креатин (отражает снижение синтеза АТФ) и повышение пика глутамина в сером и белом веществе головного мозга, что свидетельствует об его отёке. Выраженность этих изменений коррелирует со степенью тяжести ПЭ, а чувствительность в выявлении ПЭ приближается к 90%.
13 апреля 2016 г.
Ещё больше полезной информации на нашем Телеграм-канале