Для оценки нутритивного статуса пациента в повседневной клинической практике принято использование целого комплекса соматометрических и клинико-лабораторных параметров. Эти параметры условно подразделяются на обязательные (первого уровня) и дополнительные (второго уровня). Обязательные параметры включают в себя данные антропометрических, клинических и лабораторных исследований. Данные параметры могут и должны быть использованы врачом любой специальности для определения текущего нутритивного статуса. Дополнительные параметры необходимы для более детального анализа трофологического состояния пациента и обычно используются специалистами по искусственному питанию. Данные параметры позволяют определить отдельные конституциональные показатели, такие как, например, жировая масса тела, мышечная масса тела и их соотношение.
К антропометрическим (соматометрическим) параметрам, чье измерение формально является обязательным при физикальном обследовании больного, относятся: росто-весовые показатели и их производные (масса тела, рост, идеальная масса тела и величина ее отклонения, индекс массы тела), окружность плеча и толщина кожно-жировой складки.
Идеальная масса тела рассчитывается по следующим формулам:
ИдМТ для мужчин = Рост – 100 – (Рост – 152) х 0, 2.
ИдМТ для женщин = Рост – 100 – (Рост – 152) х 0, 4.
ИдМТ измеряется в килограммах, рост — в сантиметрах.
Отклонение фактической массы тела (ФМТ) от идеальной массы рассчитывают по формуле:
Снижение массы от идеальной (%) = 100 х (1 – ФМТ/ИдМТ).
Кроме того, для определения нормальной массы тела теоретически может быть применён целый ряд индексов: индекс Брока, индекс Брейтмана, индекс Бернгарда, индекс Давенпорта, индекс Одера, индекс Ноордена, индекс Татоня. Однако наиболее часто в клинической практике для ориентировочной оценки нутритивного статуса используется индекс массы тела. Данный показатель был разработан Adolphe Quetelet в 1869 г. и рассчитывается по формуле:
ИМТ = m/h2, где m – вес в кг, h – рост в метрах
В соответствии с рекомендациями ВОЗ показатели Индекса Массы Тела (ИМТ, индекс Кетле) с учетом возраста интерпретируются следующим образом:
Нутритивный статус | 18 — 25 лет | 26 лет и старше |
Ожирение IV степени | 40, 0 и выше | 41, 0 и выше |
Ожирение III степени | 35, 0—39, 9 | 36, 0—40, 9 |
Ожирение II степени | 30, 0—34, 9 | 31, 0—35, 9 |
Ожирение I степени | 27, 5—29, 9 | 28, 0—30, 9 |
Повышенное питание | 23, 0—27, 4 | 26, 0—27, 9 |
Нормальный статус | 19, 5—22, 9 | 20, 0—25, 9 |
Пониженное питание | 18, 5—19, 4 | 19, 0—19, 9 |
Гипотрофия I степени | 17, 0—18, 4 | 17, 5—18, 9 |
Гипотрофия II степени | 15, 0—16, 9 | 15, 5—17, 4 |
Гипотрофия III степени | Ниже 15, 0 | Ниже 15, 5 |
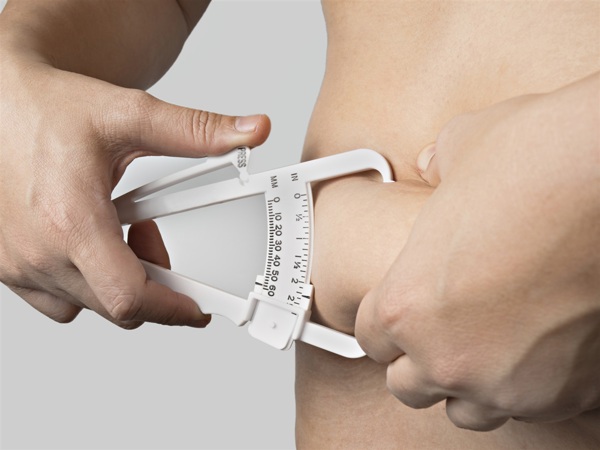
Помимо росто-весовых показателей, для антропометрической оценки нутритивного статуса может быть использован метод определения толщины кожной складки. По этой методике определяется толщина кожной складки на уровне III ребра (в норме — 1, 0-1, 5 см) и в параумбиликальной области сбоку от прямой мышцы живота (в норме 1, 5 — 2, 0 см). Толщина кожно-жировой складки над трицепсом измеряется в миллиметрах с помощью штангенциркуля. Окружность плеча измеряется в сантиметрах на уровне средней трети (посередине между кончиком акромиального отростка лопатки и локтевым отростком локтевой кости) нерабочей, ненапряженной руки. Оценку недостаточности питания по антропометрическим параметрам проводят с учетом значений, приведенных в таблице.
Оценка антропометрических (соматометрических) показателей недостаточного питания (по А. В. Пугаеву и Е. Е. Ачкасову, 2007).
Показатели | Норма | Недостаточное питание | ||
легкое | умеренное | тяжелое | ||
Потеря массы тела (% от исходной) | 0-2 | 2-5 | 5-10 | > 10 |
Индекс массы тела | 26-19 | 19-17, 5 | 17, 5 – 15, 5 | < 15, 5 |
Окружность плеча (см) мужчины женщины | 29-36 23-20 | 28-25 22, 5-19, 5 | 26-23 < 20 | 25-22?5 < 19, 5 |
Толщина складки над трицепсом (мм) мужчины женщины | 14, 5-13 11, 6-10, 1 | 13-11, 6 < 10, 1 | 10, 5-9, 5 8, 4-7, 4 | 9, 5-8, 4 < 7, 4 |
К лабораторным показателям, принятым к обязательному рассмотрению при оценке нутритивного статуса, относят: общий белок крови, альбумин крови, глюкозу крови, абсолютное число лимфоцитов, общий холестерин, калий крови, натрий крови, креатинин суточной мочи, мочевину суточной мочи. Дополнительно оцениваемыми параметрами являются: трансферрин крови, лактат крови, триглицериды крови, магний, кальций, фосфор, железо крови, креатинино-ростовой индекс.
Очевидно, что использование какого-либо одного антропометрического или лабораторного показателя не будет являться объективным отражением нутритивного статуса пациента. Кроме того в практической деятельности при известном временном лимите необходимы возможности быстрой (bed-side, у постели больного) и желательно простой оценки нутритивного статуса. В этой связи с конца 1980-х годов в клиническую практику стали активно внедряться интегральные оценочные системы, позволяющие по сочетанию нескольких параметров определить текущий нутритивный статус пациента. Одной из наиболее простых в применении и в то же время достаточно объективной оценочной шкалой является предложенный в 1991 году Индекс Нутритивного Риска (Nutritional Risk Index) . NRI рассчитывают по формуле:
NRI = 1, 519 х альбумин плазмы (г/л) + 0, 417 х (масса тела 1 (кг) / масса тела 2 (кг) х 100) ,
где масса тела 1 – масса тела в момент обследования, масса тела 2 – обычная масса тела. На основании значения NRI нутритивный статус больных классифицируют как:
- без нутритивной недостаточности (NRI > 97, 5)
- умеренная нутритивная недостаточность (97, 5 > NRI > 83, 5)
- тяжелая нутритивная недостаточность (NRI < 83, 5).
Европейское общество клинического питания и метаболизма (ESPEN) для оценки нутритивного статуса пациентов рекомендует использовать систему «Оценка нутриционного риска» (Nutritional Risk Screening, NRS). Американское общество парентерального и энтерального питания (ASPEN) рекомендует использовать опросник «Глобальная субъективная оценка пациентов» (Patient Generated Subjective Global Assessment, PGSGA, чаще просто - SGA). Шкала SGA по сравнению со шкалой NRS включает в себя значительно большее число первично оцениваемых показателей и ее использование, как минимум, занимает большее время. Однако с точки зрения целого ряда авторов именно в SGA детально оценивается большинство факторов, влияющих на метаболизм, а также параметров, отражающих изменения метаболических процессов.
Методика SGA (Subjective Global Assessment, Субъективная Глобальная Оценка) впервые была внедрена в клиническую практику в 1987 году. В оцениваемые SGA параметры включены потеря пациентом веса, ограничение рациона питания, признаки диспептических расстройств, функциональная активность и ряд антропометрических и клинических показателей.
Субъективная глобальная оценка недостаточности питания, SGA (Detsky A. S. , McLaughlin J. R. , 1987)
Критерий | Норма | Недостаточность питания | |
умеренная | тяжелая | ||
Потеря веса за последние 6 мес | потеря < 5% | 5-10% | > 10% |
Пищевой рацион | > 90% от необходимого | 70-90% | < 70% |
Диспепсия (тошнота, рвота, диарея) | нет | интермиттирующие | ежедневно > 2 раз |
Функциональная активность | полная | снижена | прикован к постели |
Основное заболевание | ремиссия | вялотекущее течение | острое/обострение |
Подкожный жир | норма | снижен | значительно снижен |
Мышечная масса | норма | снижена | значительно снижена |
Ортостатический отек | нет | слабый | выраженный |
Асцит | нет | слабый | выраженный |
Определение нутритивного статуса по шкале Nutritional Risk Screening (NRS) — Оценка Нутритивного Риска - была впервые использована в 2002 году и основана на поэтапном исключении из всей совокупности больных пациентов без трофологических нарушений. На первом этапе (первичная оценка) проводится скрининг пациентов всего по трем параметрам.
Шкала NRS 2002.
Блок 1 - Первичная оценка пациента. | ||
Индекс массы тела менее 20, 5 | Да | Нет |
Больной потерял массу тела за последние 3 месяца | Да | Нет |
Имеется недостаточное питание за последнюю неделю | Да | Нет |
Состояние больного тяжёлое (или находится в отделении реанимации и интенсивной терапии) | Да | Нет |
Если при Первичной оценке все ответы отрицательные, то у пациента констатируется отсутствие нарушений нутритивного статуса.
Если при Первичной оценке хотя бы на один вопрос есть положительный ответ «Да», то следует перейти к оценочному блоку 2.
Блок 2. Финальная оценка | |
Питательный статус | |
1 балл | Потеря массы более 5% за последние 3 месяца или потребление пищи в объёме 50-75% от нормальной в предшествующую неделю |
2 балла | Потеря массы более 5% за последние 2 месяца или ИМТ 18, 5-20, 5 +плохое самочувствие или потребление пищи в объёме 25-60% от нормальной в предшествующую неделю |
3 балла | Потеря массы более 5% за последний 1 месяц (более 15% за 3 месяца) или ИМТ менее 18, 5 +плохое самочувствие или потребление пищи в объёме 0-25 % от нормальной потребности в предшествующую неделю |
Тяжесть заболевания - повышенные потребности в нутриентах | |
1 балл | Онкологическое заболевание, перелом шейки бедра, цирроз печени, ХОБЛ, хронический гемодиализ, диабет |
2 балла | Радикальная абдоминальная хирургия, инсульт, тяжёлая пневмония, гемобластоз |
3 балла | Черепно-мозговая травма, трансплантация костного мозга, интенсивная терапия (APACHE-II > 10) |
Если возраст больного 70 лет и более, то необходимо добавить ещё один балл к общей сумме. Полученные баллы суммируются. Если сумма баллов по шкале NRS 2002 составляет не менее 3, то проводится оценка критериев питательной недостаточности с использованием ряда лабораторных и клинических показателей: общий белок, альбумин сыворотки крови, лимфоциты периферической крови, индекс массы тела (ИМТ). Питательная недостаточность и ее степень диагностируется при наличии одного и более критериев, представленных в таблице.
Степени выраженности питательной недостаточности.
Степени питательной недостаточности | Лёгкая | Средняя | Тяжёлая |
Альбумин, г\л | 35-30 г/ л | 30-25 г/л | < 25 г/л |
Общий белок, г\л | 60-55 | 55-50 | < 50 |
Лимфоциты, клеток в мл3 | 1800-1500 | 1500-800 | < 800 |
Дефицит массы, % от идеальной массы тела (рост 100) | 11-10 % | 21-30 % | > 30 % |
Индекс массы тела, кг\м2 | 19-17, 5 | 17. 5-15, 5 | <15, 5 |
В 1998 году И. Е. Хорошиловым был разработан «Прогностический индекс гипотрофии», рассчитываемый по формуле:
Прогностический индекс гипотрофии = 140 — 1, 5 (А) — 1 (ОП) — 0, 5 (КЖСТ) — 20 (Л) ,
где А — содержание альбумина крови (г/л) ; ОП — окружность плеча (см) ; КЖСТ — толщина складки над трицепсом (мм) ; Л — абсолютное число лимфоцитов (109/л). При значениях данного индекса менее 20 признаки недостаточного питания отсутствуют (питание не нарушено). При значениях от 20 до 30 определяется недостаточное питание (гипотрофия) легкой степени, от 30 до 50 — умеренной степени, выше 50 — тяжелой степени.
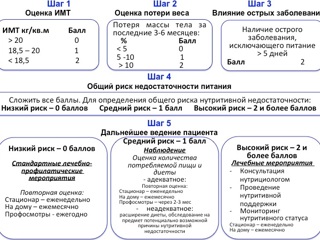
В 2003 году Malnutrition Advisory Group, постоянно действующая часть Британской ассоциации парентерального и энтерального питания (ВАРЕN), аргументированно предложила оригинальную скрининговую систему оценки нутритивного статуса MUST - Malnutrition Universal Screening Tool (рис). Данная система быстрой и простой верификации нутритивной недостаточности достаточно быстро обрела немало поклонников не только в туманном Альбионе, но и весьма далеко от его берегов. Система MUST основана на оценке трех параметров – индекса массы тела, темпов потери массы тела и потенциальной или фактической невозможности приема пищи вследствии заболевания (операции). В результате пошагового выполнения алгоритма оценки нутритивного статуса формируется один из вариантов решения: лечебно-профилактические мероприятия в прежнем объеме, внимательное наблюдение за нутритивным статусом, проведение нутритивной поддержки.
Закономерен вопрос: какая же система оценки нутритивного статуса лучшая? На основании оценки данных литературы следует ответить, что на сегодняшний день применение любой системы оценки в моноварианте или сочетанно как для клинической практики, так и для проведения исследований является вполне приемлемым. J. White et al. , представляя рекомендации ASPEN по идентификации недостаточности питания у взрослых (2012), указывают, что все известные международные системы оценки нутритивного статуса (SGA, MUST, NRI, NRS-2002) следует считать аргументированными и статистически достоверными. Безусловно имеются некоторые нюансы использования той или иной оценочной системы. Так C. Velasco et al. (2012) указывают, что использование SGA при всей ее точности требует обязательного участия врача. Данная система особенна эффективна для оценки динамики нутритивного статуса онкобольных, находящихся на специфическом лечении. W. Loh et al. (2011), A. Almeida et al. (2012) считают, что для оценки нутритивного статуса стационарных пациентов наиболее подходящими являются MUST и NRS-2002. Данные системы оценки являются особенно высокочувствительными и специфичными в качестве предикторов послеоперационных осложнений. Указанные авторы не считают возможным использование в качестве единственного критерия нутритивного статуса ИМТ, вследствие относительной неточности данного показателя, особенно к пациентов с ожирением. В отчете M. La Torre et al. , датированный 2013 годом и посвященный сравнению корреляции результатов оценки нутритивного статуса по SGA, NRI и MUST с фактическими результатами оперативного лечения пациентов с опухолями поджелудочной железы. В отчете было показано, что показатели недостаточности питания по MUST и NRI четко коррелировали с общим числом послеоперационных осложнений, с количеством инфекционных осложнений и с продолжительностью госпитализации. В то же время при оценке нутритивной недостаточности по SGA автором установлена однозначная корреляция наблюдалась лишь с показателем числа инфекционных осложнений в области оперативного вмешательства.
При попытке обобщения литературных данных обращает на себя внимание тот факт, что в большинстве исследований по проблеме нутритивной недостаточности и ее коррекции в настоящее время свободно используется абсолютно любая из известных на сегодняшний день систем оценки нутритивного статуса – и SGA, и NRI, и NRS, и MUST, и даже изолированно ИМТ или сывороточный альбумин. При этом выбор конкретной системы оценки авторами, как правило, не комментируется. Согласитесь, что в таком случае мы имеем все основания использовать в повседневной клинической практике наиболее подходящую нашим потребностям или, скорее, возможностям и принятую в мировым медицинским сообществом систему оценки нутритивного статуса пациента – «…шпагу для дуэли, меч для битвы – каждый выбирает по себе».
Резюмируя вышесказанное, следует еще раз указать, что оценка нутритивного статуса позволяет выявлять наличие и степень выраженности трофологических нарушений у пациента, что по сути является фактическим показанием к началу нутритивной поддержки. При этом оценка нутритивного статуса в динамике позволяет оценить степень эффективности проводимой коррекции нутритивного статуса.
13 апреля 2016 г.
Ещё больше полезной информации на нашем Телеграм-канале