Как хорошо известно, факторами, оказывающими негативное влияние на непосредственные результаты оперативных вмешательств при перфоративных гастродуоденальных язвах (ПГДЯ) являются: гнойный характер перитонита, пожилой и старческий возраст пациентов (старше 60 лет), тяжесть состояния пациентов (МИП) и степень операционо-анестезиологического риска (шкала МНОАР), зависящие как от характера перитонита, так и от возраста и выраженности сопутствующей патологии. Совокупность данных факторов резко повышают риск оперативного вмешательства у ухудшают прогноз для жизни пациентов. Тем не менее, по существующим на сегодняшний день положениям, операция при ПГДЯ является абсолютно показанной, метод лечения по Тейлору упоминается лишь в исторической ретроспективе.
Очевидно, что при наличии у конкретного пациента одного или нескольких факторов – предикторов неблагоприятного исхода – оперативное вмешательство должно иметь своей единственной целью ликвидацию источника перитонита. В данной ситуации радикальное в отношении язвенной болезни оперативное вмешательство в объеме дистальной резекции желудка не может быть выполнено по тяжести состояния пациента, поэтому больным показано проведение минимально травматичной операции в объеме ушивания перфоративного отверстия. В этой связи факторы неблагоприятных исходов должны быть отнесены к критериям, определяющим выбор метода оперативного вмешательства при ПГДЯ в пользу проведения радикальной или паллиативной операции.
Независимым фактором, определяющим необходимый объем оперативного вмешательства, является и этиология перфоративной гастродуоденальной язвы: хроническая, острая стресс-язва, НПВП-индуцированная язва. Острые стресс-язвы и НПВП-индуцированные язвы являются симптоматическими, обусловленными влиянием преходящих факторов (периферическая дисциркуляция как следствие стрессовой гиперактивации симпатоадреналовой системы или прием НПВП соответственно). Очевидно, что достигаемое резекцией гастрин-продуцирующей зоны (ваготомией) необратимое (длительное) угнетение желудочной секреции не имеет патогенетической основы возникновения острых язв, и, следовательно, дистальные резекции желудка (или ваготомии) при симптоматических язвах являются необоснованными. Поэтому единственной этиологической формой ПГДЯ, допускающей проведение радикальной дистальной резекции желудка является хроническая язва желудка и ДПК.
При перфорации хронической гастродуоденальной язвы критерием выбора метода операции является наличие или отсутствие сопутствующих перфорации осложнений язвенной болезни в виде кровотечения из перфорировавшей или «зеркальной» язвы, рубцово-язвенного стеноза, мотивированного подозрения на малигнизацию желудочной язвы. При наличии указанных осложнений имеются показания к выполнению дистальной резекции желудка. В случае, если перфорация у данного пациента явилась первым и единственным проявлением язвенной болезни, показания к выполнению дистальной резекции желудка (вне зависимости от длительности анамнеза) не являются абсолютными.
Учитывая вышеприведенные обстоятельства, критерии выбора радикального или паллиативного оперативного вмешательства могут быть следующими:
- этиология перфоративной гастродуоденальной язвы: хроническая, острая стресс-язва, НПВП-индуцированная язва;
- сопутствующие перфорации осложнения язвенного процесса (кровотечение, стеноз, малигнизация): есть, нет;
- тяжесть состояния пациента (МИП);
- степень операционо-анестезиологического риска: III степень или IV степень (по МНОАР).
При оценке операционно-анестезиологического риска в качестве критерия допустимости операции в объеме резекции желудка была избрана III степень риска, поскольку последняя при прочих равных условиях подразумевает компенсированный характер сопутствующей патологии. В противоположность этому IV степень операционно-анестезиологического риска предполагает при прочих равных условиях наличие выраженной сопутствующей патологии.
Определение тяжести состояния пациентов проводилось с использованием Мангеймского индекса перитонита (МИП):
Фактор риска | Оценка тяжести, баллы |
Возраст старше 50 лет | 5 |
Женский пол | 5 |
Наличие органной недостаточности | 7 |
Наличие злокачественной опухоли | 4 |
Продолжительность перитонита более 24 часов | 4 |
Толстая кишка как источник перитонита | 4 |
Перитонит распространенный | 6 |
Экссудат (только один ответ): Прозрачный Мутно-гнойный Калово-гнилостный | 0 6 12 |
МИП предусматривает наличие трех степеней тяжести перитонита и соответствующих им балльных значений и уровня летальности. I степень тяжести перитонита (< 20 баллов) – летальность 0%; II степень тяжести перитонита (20 – 30 баллов) летальность – 29 %, III степень тяжести перитонита (> 30 баллов) – летальность достигает 100%.
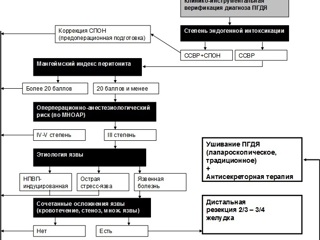
С целью оптимизации результатов лечения пациентов с ПГДЯ был создан алгоритм выбора оперативного вмешательства (рис. 3.7.). Цель алгоритма – выявление среди всей группы больных с ПГДЯ тех пациентов, которым показано и возможно проведение первично-радикального вмешательства в объеме дистальной резекции желудка. Основой алгоритма является поэтапное рассмотрение факторов, являющихся противопоказаниями к выполнению резекции желудка при ПГДЯ (наличие СПОН, высокий МИП, высокий операционно-анестезиологический риск). Любое имеющееся в каждом конкретном случае противопоказание, а тем более их сочетание, полностью исключает возможность проведения первично-радикального вмешательства при ПГДЯ. Кроме противопоказаний в алгоритме рассматриваются показания к выполнению резекции желудка при ПГДЯ: сочетанные с перфорацией осложнения язвенной болезни. Показания к резекции намеренно рассматриваются в алгоритме только после рассмотрения противопоказаний, поскольку устранение источника перитонита для спасения жизни больного при операциях по поводу ПГДЯ является облигатным условием, а радикальное вмешательство по поводу язвенной болезни - факультативным. Поэтому выявление любых факторов, ставящих под сомнение возможность проведения радикальной операции при жизнеугрожающем состоянии, является приоритетным.
Принцип действия алгоритма следующий. На оcновании клинико-инструментальной верификации диагноза ПГДЯ (клиническая картина, обзорная рентгенография брюшной полости, ЭГДС) ставятся показания к проведению экстренного оперативного вмешательства. В случае наличия у пациентов признаков полиорганной недостаточности, обусловленной синдромом эндогенной интоксикации при перитоните, оперативное вмешательство выполняется после проведения корригирующей терапии – предоперационной подготовки. После проведения корригирующих мероприятий и нивелирования симптоматики СПОН проводится операция в объеме ушивания ПГДЯ.
До операции оценивается тяжесть состояния больного по критериям Мангеймского индекса перитонита в баллах. При количестве баллов более 20, возможно проведение операции только в объеме ушивания ПГДЯ. Показатель МИП менее 20 баллов дает возможность перейти к следующему шагу алгоритма.
Принимается во внимание тяжесть состояния и операционно-анестезиологический риск по МНОАР. При IV степени риска показано проведение ушивания ПГДЯ по любой из методик. Постановка III степени риска определяет возможность перехода к следующему шагу алгоритма.
После интраоперационной ревизии гастродуоденального комплекса, учитывая данные анамнеза и дооперационной ЭГДС, делается заключение об этиологии ПГДЯ. В случае перфорации острой стресс-язвы или НПВП-индуцированной язвы показано ушивание ПГДЯ. Наличие перфорации хронической язвы дает возможность перехода к следующему шагу алгоритма. При интраоперационной ревизии гастродуоденального комплекса, учитывая данные клинической картины и дооперационной ЭГДС, делается заключение о наличии или отсутствии сочетанных с перфорацией язвенного кровотечения, рубцово-язвенного стеноза, малигнизации желудочной язвы. В случае отсутствия данных осложнений производится ушивание ПГДЯ, в случае их наличия, а также при множественных язвах ставятся показания к проведению радикального оперативного вмешательства в объеме дистальной резекции желудка. Таким образом, алгоритм лечебных мероприятий при ПГДЯ оказывается выполненным.
Следует отметить, что, безусловно, лечебные мероприятия не ограничиваются только оперативным вмешательством. Так, после проведения ушивания язвы облигатным является проведение парентеральной антисекреторной терапии ингибиторами протонной помпы (омепразол, эзомепразол – 80 мг/сут) в течение 96 часов с последующим переходом на пероральный прием препаратов той же фармацевтической группы. Аналогично обязательным является проведение в послеоперационном периоде при любом варианте вмешательства адекватной антибактериальной терапии (цефалоспорин III генерации + метронидазол или фторхинолон + метронидазол). При проведении резекционных вмешательств конкретный вид операции определялся на основании критериев алгоритма выбора метода резекции желудка при осложненной гастродуоденальной язве.
28 апреля 2016 г.
Ещё больше полезной информации на нашем Телеграм-канале