В настоящее время эзофагогастродуоденоскопия (ЭГДС) является ведущим методом диагностики при желудочно-кишечных кровотечениях вообще и при гастродуоденальной геморрагии в частности. В данном разделе приводятся сведения о необходимом техническом обеспечении ЭГДС, выполняемой по поводу кровотечения, стандартной терминологии и классификациях, используемых для описания эндоскопической картины.
Учитывая то, что ЭГДС при гастродуоденальных кровотечениях проводится зачастую практически в экстремальных условиях, обусловленных тяжелым состоянием больного, экстренностью выполняемого исследования, возможными сложностями визуализации, необходимостью быстрого и точного выполнения диагностических и лечебных приемов у больного с продолжающейся геморрагией, а также известным грузом ответственности, возлагаемым на плечи врача-эндоскописта, к техническому оборудованию, используемому во время эндоскопии при ОГДЯК предъявляются повышенные требования к возможностям визуализации, манипуляционным и эргономическим качествам эндоскопического оборудования. Хотим обратить внимание еще на один немаловажный организационный момент. Эндоскопическое оборудование относится к разряду высокоточного и высокотехнологичного, а следовательно, весьма чувствительного к различного рода механическим повреждениям. Поэтому транспортировка самих оптических систем и вспомогательного оборудования в пределах стационара должна быть сведена к минимуму, что, в свою очередь, диктует необходимость наличия отдельной эндоскопической стойки (комплекса) непосредственно в отделении хирургической реанимации для проведения неотложных исследований.
Сегодня «золотым стандартом» визуализации при проведении эндоскопического исследования является использование видеоэндоскопов. Главное различие между видеоэндоскопом и стандартным фиброскопом заключается в способе получения изображения. Обычный фиброэндоскоп и видеоэндоскоп получают и передают оптическое изображение в форме света, передаваемого по пучку оптических волокон. При исследовании обычным фиброэндоскопом эндоскопист смотрит на изображение через окуляр, установленный на корпусе фиброскопа. В отличие от фиброскопа видеоэндоскоп конвертирует световое изображение в электрические сигналы, которые обрабатываются видеопроцессором в аналоговый видеосигнал и демонстрируются на мониторе. Необходимость в наличие окуляра при видеоэндоскопии отпадает, а визуализация изображения на мониторе делает проведение исследования удобным для эндоскописта, и, что самое главное, дает возможность одновременной оценки эндоскопической картины хирургом. Как правило, качество изображения и по объективным критериям (освещенность, цветовая гамма, контрастность, степень разрешения), и по субъективной оценке при видеоэндоскопическом исследовании намного выше, чем при обычной фиброэндоскопии, что является принципиальным при исследованиях во время кровотечения. Видеоэндоскоп может являться составной частью эндоскопической стойки (комплекса), а может быть создан в результате присоединения к обычному фиброэндоскопу видеоконвертора (по сути – видеокамеры). Так, фиброэндоскопы Pentax могут быть преобразованы в видеоэндоскопы присоединением аналоговой видеокамеры PSV-4000, фиброэндоскопы Olympus серии OES-40 могут быть преобразованы в видеоэндоскопы присоединением цифровых видеоконвекторов OVC-70 и OVC-140. В последних двух случаях речь идет об устройствах, преобразующих аналоговый видеосигнал в цифровой и позволяющих получить изображение с оптимальной яркостью, контрастностью, высоким разрешением, что делает возможной максимальную структурную детализацию объекта исследования, а также сохранять информацию в цифровом формате на носителях. В настоящее время в отечественной и зарубежной клинической практике при проведении эндоскопических исследований широко используются видеоэндоскопические системы, основу которых составляют видеоэндоскопы с цифровой системой передачи изображения: видеосистема Olympus V-70, видеоинформационная система Olympus EVIS Exera, видеосистемы Pentax 70K и Pentax 80K, Fujinon-RARMO (2200, 4400).
Манипуляционные свойства фибро- и видеоэндоскопов определяются их техническими характеристиками: углом поля зрения (указывает на размеры видимой через аппарат зоны), направлением обзора (прямой, косой и боковой обзор), диапазоном угла изгиба дистального конца (указывает на возможности эндоскопа по достижению неудобно расположенных зон обследуемой области), диаметром дистального конца (влияет на легкость и удобство введения эндоскопа), диаметром инструментального канала (определяет максимальный размер инструментов, пригодных к использованию с эндоскопом). При ЭГДС, проводимой по поводу гастродуоденального кровотечения, как правило, используются гибкие эндоскопы с торцевой оптикой (прямой обзор, 00), углом обзора не менее 1200, диапазоном угла изгиба дистального конца не менее 2100 вверх, 900 вниз, по 1000 вправо и влево. Диаметр дистального конца эндоскопа при проведении ЭГДС у взрослых принципиального значения не имеет и находится в прямой зависимости от диаметра инструментального канала. Данный параметр эндоскопа является при кровотечении особенно важным, поскольку определяет возможность применения того или иного инструмента для проведения эндогемостаза (инъектор, электрод электрокоагулятора, термозонд, световод лазера, зонд для аргоно-плазменной коагуляции, клиппатор). При гастродуоденальных кровотечениях применяются эндоскопы с диаметром инструментального канала не менее 2, 8 мм. В настоящее время в клинической практике при ОГДЯК используются следующие модели гастродуоденоскопов.
- фиброэндоскопы с диаметром инструментального канала 2, 8 мм: Olympus GIF-E (E3, XQ40) ; Pentax 29V (29W) ; Fujinon FG-1Z;
- видеоэндоскопы с диаметром инструментального канала 2, 8 мм: Olympus GIF-160 (Q160, 160Z) ; Pentax FG-2770K; Fujinon EG-490WR5 (450CT5), FG-1Z;
- фиброэндоскопы с диаметром инструментального канала 3, 8 мм: Pentax FG-34W; Fujinon FG-100CT;
- видеоэндоскопы с диаметром инструментального канала 3, 8 мм: Olympus GIF-1Т30; Pentax FG-2970 (80) K; Fujinon EG-450CT5;
Кроме того, могут применяться видеоэндоскопы с двумя инструментальными каналами (2, 8 и 3, 8 мм): Olympus GIF-2T160, Fujinon EG-450D5 и сверхширококанальные эндоскопы с диаметром инструментального канала более 5 мм.
Следует отметить, что применение самых совершенных технических средств в эндоскопии может быть достаточно эффективным лишь при наличии возможности объективной регистрации результатов эндоскопической диагностики и лечения, а также их оценки. Использование стандартизованной эндоскопической терминологии, способов формализованной регистрации результатов эндоскопического исследования позволяет не только существенно уменьшить число диагностических ошибок, но и сократить время выполнения эндоскопического исследования. Это также повысит эффективность работы врача-клинициста, уменьшив вероятность постановки неверного клинического диагноза и, как следствие, назначения неправильного лечения.
Русский язык неповторимо богат многозначностью своих определений, что дает ощущение наслаждения читателю поэтической лирики, но в то же время нередко ставит в крайне затруднительное положение хирурга, пытающегося представить истинное положение дел по протоколу эндоскопического исследования. Так, при описании только факта кровотечения можно встретить такие понятия как «потоком», «струйное», «массивное», «профузное», «фонтанирующее», «активное» (термина «пассивное кровотечение», к счастью, встречать не доводилось). Весьма неприятным следствием разночтений в анатомической терминологии могут явиться серьезные затруднения в интраоперационной топической диагностике язвы, вплоть до необходимости повторной ЭГДС уже на операционном столе. Очевидно, аналогичная ситуация сложилась не только в русскоговорящих регионах, поэтому с начала 1990-х годов представителями Европейского общества гастроинтестинальной эндоскопии (ESGE), Американского общества гастроинтестинальной эндоскопии (ASGE) и Всемирной организации эндоскопии пищеварительной системы (OMED) проводилась работа по созданию единой унифицированной эндоскопической терминологии. В настоящее время мировым эндоскопическим (равно как хирургическим и гастроэнтерологическим) сообществом в повседневной клинической практике используется вторая версия Международной стандартной терминологии в эндоскопии. Весь свод терминологии достаточно объемен, поэтому приведем лишь разделы, касающиеся проблемы гастродуоденальных язвенных кровотечений.
1. Эндоскопическая анатомия верхних отделов желудочно-кишечного тракта по ESGE, ASGE, OMED (выборочно) .
Таблица. Анатомические отделы, используемые для топографического описания результатов эндоскопического исследования верхнего отдела пищеварительного тракта.
Орган | Отдел (участок) | Анатомическое образование | |
Желудок | Кардия | ||
Дно | Большая кривизна | ||
Малая кривизна | |||
Передняя стенка | |||
Задняя стенка | |||
Тело | Большая кривизна | ||
Малая кривизна | |||
Передняя стенка | |||
Задняя стенка | |||
Угол (вырезка) | |||
Антрум (анатральный отдел) | Большая кривизна | ||
Малая кривизна | |||
Передняя стенка | |||
Задняя стенка | |||
Препилорический участок | Большая кривизна | ||
Малая кривизна | |||
Передняя стенка | |||
Задняя стенка | |||
Привратник | |||
Весь желудок | |||
Гастроэнтероанастомоз | |||
Пилоропластика | |||
Двенадцатиперстная кишка | Луковица | Проксимальная часть | |
Дистальная часть | |||
Передняя стенка | |||
Задняя стенка | |||
Верхняя стенка | |||
Нижняя стенка | |||
Второй (постбульбарный, нисходящий) отдел | |||
Зона большого дуоденального сосочка | |||
Анастомоз | |||
Вся двенадцатиперстная кишка |
2. Терминология для описания эндоскопического исследования желудка по ESGE, ASGE, OMED (выборочно).
Таблица. Термины для описания желудка и двенадцатиперстной кишки.
Категории | Термины | Атрибуты | Значение (величина) атрибута | Отделы |
Норма | Отсутствие патологических изменений | Отдел (ы) | ||
Просвет | Стеноз | Вид | За счет сдавления извне | Отдел (ы) |
Доброкачественный внутренний | ||||
Злокачественный внутренний | ||||
Проходимость | Да | |||
Нет | ||||
Деформация | Отдел (ы) | |||
Компрессия извне | Отдел (ы) | |||
Признаки ранее перенесенных операций | Анастомоз | Бильрот I | Отдел (ы) | |
Бильрот II | ||||
Гастроэнтеростома | ||||
Пилоропластика | ||||
Антирефлюксная хирургия | ||||
Бандажная гастропластика | ||||
Шовный материал | Да | Отдел (ы) | ||
Нет | ||||
Содержимое | Кровь | Разновидность крови | Красная жидкая | Отдел (ы) |
Сгустки | ||||
Гематин (измененная кровь) | ||||
Пища (остатки) | Тип | Указать, если имеется Безоар | Отдел (ы) | |
Жидкость | Вид | Прозрачная | Отдел (ы) | |
Избыток | ||||
Окрашенная желчью | ||||
Слизистая оболочка | Гиперемированная | Распространение | Локальное | Отдел (ы) |
Очаговое | ||||
Полосовидное | ||||
Диффузное | ||||
Кровотечение | Да | |||
Нет | ||||
Стигмы кровотечения | ||||
Атрофическая | Распространение | Локальное | Отдел (ы) | |
Очаговое | ||||
Диффузное | ||||
Плоские поражения | Поражение Дьелафуа | Кровотечение | Да: струйное | Отдел (ы) |
Да: просачивание | ||||
Нет | ||||
Стигмы кровотечения | Да | |||
Нет | ||||
Углубленные поражения | Эрозия | Количество | Единичная | Отдел (ы) |
Несколько | ||||
Множественные | ||||
Распространение | Локальное | |||
Рассеянное | ||||
Кровотечение | Да | |||
Нет | ||||
Стигмы кровотечения | Да | |||
Нет | ||||
Язва | Количество | Отдел (ы) | ||
Размер | Наибольший диаметр | |||
Форма | Поверхностная | |||
Кратерообразная | ||||
Линейная | ||||
Кровотечение | Да: Струйное | |||
Да: Просачивание | ||||
Нет | ||||
Стигмы кровотечения | Видимый сосуд | |||
Тромб-сгусток | ||||
Пигментированное пятно | ||||
Нет стигм кровотечения | ||||
Рубец | Количество | Единичный | Отдел (ы) | |
Множественный |
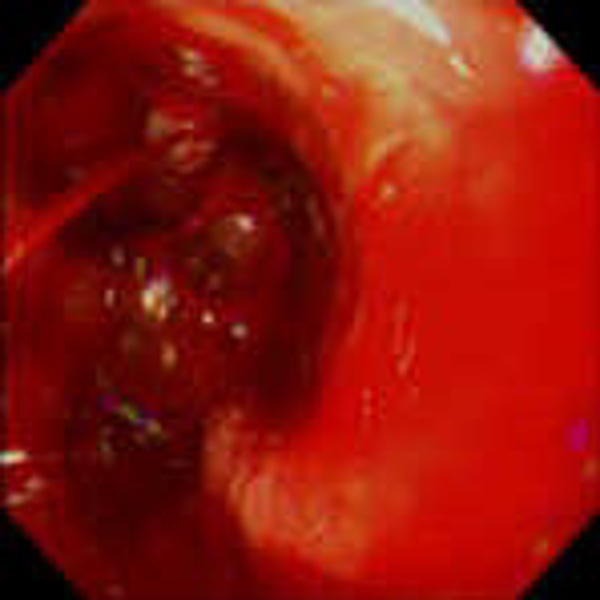
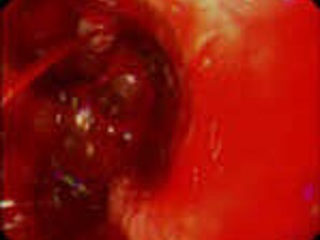
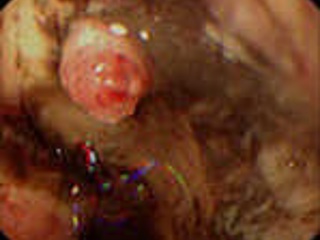
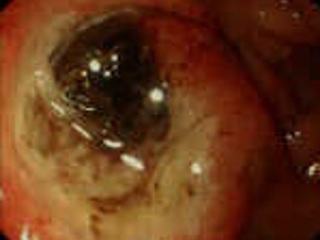
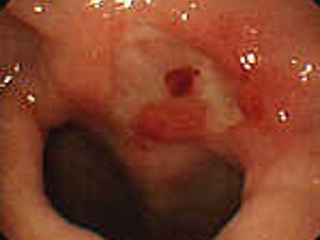
В общем случае эндоскопическая картина язвы желудка характеризуется глубоким дефектом слизистой оболочки с высокими легко ранимыми краями и выраженным перифокальным отеком. Дно язвы покрыто фибринозным налетом желтого, серо-белого, коричневого или черного цвета. Эндоскопическая картина язвы ДПК аналогична эндоскопической картине язвенного поражения желудка. Некоторые особенности внешнего вида язвы двенадцатиперстной кишки заключаются в следующем: форма язвенного дефекта чаще полигональная или щелевидная; дно покрыто желтым налетом; края отечные, неровные, покрытые зернистыми выбуханиями, легко кровоточат. В зависимости от обширности и глубины язвенного поражения, а главное – от степени рубцовой трансформации окружающей язвенный кратер стенки желудка и ДПК язвы часто классифицируются как каллезные, хронические и острые. Однако, если термин «каллезная язва», отражающий обширный рубцовый процесс в периульцерозной зоне, глубокий и, скорее всего, пенетрирующий язвенный кратер, а также наличие рубцовой деформации и стеноза, однозначно воспринимается как эндоскопистами, так и хирургами вследствие крайне негативного прогноза как для эндоскопического гемостаза, так и для консервативного лечения вообще, то граница понятий «хроническая» и «острая» язва является значительно менее определенной, что требует от эндоскописта известной осторожности в заключении. Так, наличие небольшого (до 7-8 мм) глубиной 2-3 мм язвенного дефекта без отчетливых признаков рубцового процесса в периульцерозной зоне может восприниматься и как очередное обострение язвенной болезни, и как проявление стрессового или НПВП-индуцированного повреждения, что, с одной стороны, указывает на необходимость именно клинической оценки патологического процесса и, с другой стороны, на правомочность только эндоскопического заключения, но не диагноза.
Эндоскопическими критериями изъязвлений Дьелафуа являются активное кровотечение из участка внешне неизмененной слизистой оболочки или видимого сосуда с небольшим дефектом слизистой оболочки вокруг него, а также фиксированный тромб на слизистой оболочке, после удаления которого открывается крошечный дефект с сосудом в центре. Изъязвления Дьелафуа расположены, как правило, в одноименной зоне: по условной линиям на передней и задней стенках желудка вдоль большой и малой кривизны, на расстоянии 1, 5 – 3 см от них. Преимущественной локализацией изъязвлений Дьелафуа являются субкардиальный отдел, дно и тело желудка.
Трудности эндоскопической диагностики при язвенных кровотечениях могут быть связаны с недостаточной визуализацией слизистой желудка и ДПК из-за наличия в просвете значительного количества излившейся крови, фиксированных и свободно расположенных сгустков крови, солянокислого гематина. В таких условиях выявление одного источника кровотечения не исключает наличия других источников, скрытых от осмотра кровью и ее дериватами. Кроме того, возможно появление в динамике дополнительных источников кровотечения по мере прогрессирования некротического процесса на фоне расстройств микроциркуляции. Поэтому концентрация внимания на выявлении только одного источника кровотечения может привести к пропуску других источников, независимых друг от друга или связанных в патогенезе, например: язва желудка и эрозивно-геморрагический гастрит или разрывы кардиальной слизистой при синдроме Мэллори-Вейса. В случае, если при эндоскопическом осмотре локальная причина кровотечения не выявлена, в желудке много крови, что препятствует качественному осмотру, следует прекратить исследование и только после тщательного зондового промывания желудка произвести повторный осмотр.
2. Терминология для описания эндоскопических и лечебных манипуляций по ESGE, ASGE, OMED (выборочно).
Термины для описания диагностических и лечебных манипуляций при эндоскопии.
Категории | Термины | Атрибуты | Значение (величина) атрибута | Отделы |
Диагностические манипуляции | Биопсия | Устройство | Щипцы | Отдел (ы) |
Петля | ||||
Метод | Горячая | |||
Холодная | ||||
Цель | Гистология | |||
Микробиология | ||||
Тест на НР | ||||
Функциональные измерения | Тип | Указать | Отдел (ы) | |
Лечебные манипуляции | Инъекция | Инъецируемый агент | Указать | Отдел (ы) |
Объём | Указать | |||
Цель | Гемостаз | |||
Термическое воздействие | Тип | Коагуляция | Отдел (ы) | |
Вапоризация | ||||
Устройство | Монополяр электро | |||
Биполяр электро | ||||
Лазер | ||||
Аргоновая плазма | ||||
Цель | Гемостаз | |||
Результат | Успешно | |||
Безуспешно |
2. Терминология для описания эндоскопических заключений по ESGE, ASGE, OMED (выборочно).
Заключения для эндоскопически выявленной патологии желудка и двенадцатиперстной кишки.
Заключение | Атрибут |
Язва желудка | Подозрение на: Установлен: Исключен: |
Язва ДПК | |
Язва анастомоза | |
Кровотечение из язвы | Критерий Forrest |
Поражение Дьелафуа | |
Состояние после операции |
Для однозначной трактовки степени интенсивности кровотечения практически во всем мире принято использовать критерии, предложенные J. Forrest.
Классификация интенсивности язвенного кровотечения по J. Forrest (1985- 95).
Интенсивность кровотечения | Эндоскопические признаки | |
Продолжающееся кровотечение | ||
Forrest Ia | Струйное артериальное кровотечение | |
Forrest Ib | Венозное, паренхиматозное кровотечение кровотечение | |
Состоявшееся кровотечение | ||
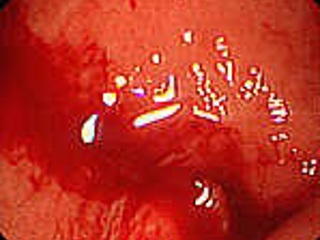
Forrest IIa | Активного кровотечения нет; видимый тромбированный сосуд в дне язвы | |
Forrest IIb | Активного кровотечения нет; плотно фиксированный сгусток крови на дне язвы | |
Forrest IIc | Активного кровотечения нет; солянокислый гематин на дне язвы | |
Признаков кровотечения не выявлено | ||
Forrest II I | Язва с чистым белым дном | |
Следует заметить, что и использование классификации Forrest зачастую может представлять определенные трудности. Наибольшие дискуссии и в плане диагностики, и в плане значимости прогноза рецидива вызывает тип F II а (видимый сосуд). Так J. W. Law (1997) указывает, что видимый сосуд в дне язвы может быть представлен «сторожевым» тромбом или «жемчужным» бугорком. «Сторожевой» тромб – это тромб, закупоривающий дефект в арозированном сосуде и имеющий вид красного или черного бугорка, выступающего над желтым дном язвы. «Жемчужный» бугорок – это арозированный сосуд, дефект в стенке которого закрыт за счет его спазма, а не тромбом. Наличие или отсутствие видимого сосуда ряд исследователей рекомендуют отражать в протоколе знаками v+ и v-. Таким образом, наличие «жемчужного» бугорка или «сторожевого» тромба с жемчужным ободком будет трактоваться как тип F IIa v+. В этом случае риск рецидива кровотечения особенно велик. Тип F II a v- диагностируется при наличии «сторожевого» тромба без жемчужного ободка. При сравнительном изучении эндоскопической картины и морфологических исследований было установлено, что если при ЭГДС в дне язвы обнаружен жемчужного цвета бугорок или красный бугорок с жемчужным ободком (F IIa v+), то при морфологическом исследовании сосудистая стенка выступает над дном язвы и имеется более тяжелое повреждение сосудистой стенки, чем в тех случаях, когда при ЭГДС выявляется «сторожевой» тромб без ободка (F IIav-).
Многими исследователями было показано, что у большинства больных слабо фиксированный сгусток часто прикрывает арозированный сосуд, что ошибочно трактуется как F IIb вместо опасного F IIa.
Для правильной оценки состояния гемостаза по Forrest в таких ситуациях рекомендуется попытка отмывания кровяного сгустка струей жидкости: в случае надежной фиксации и неудалимости сгустка состояние классифицируется как F IIb, если же сгусток легко удалим и под ним виден сосуд, то такое состояние классифицируется как F IIa.
В. Н. Сотников (2002) указывает, что у 20% больных с чистым (белым) дном (F III) при морфологическом исследовании в дне язвы обнаруживается арозированный сосуд. По-видимому, белый цвет сосуда маскируется фибрином и не виден при эндоскопическом осмотре. Эти данные подчеркивают значимость клинической картины и лабораторных данных для эндоскописта. который определяет риск рецидива кровотечения у данной категории больных ошибочно как минимальный, что обусловлено определенными ограничениями обычной визуатьной оценки. Использование видеоэндоскопа с детализацией изображения и допплеровского исследования повышает возможности обнаружения крупного сосуда в дне язвы.
Сформулированное на основе представленных терминологических критериев эндоскопическое заключение (не диагноз!) дает четкое и недвусмысленное представление о характере и локализации патологического процесса и служит основой для постановки клинического диагноза. После объективной оценки эндоскопической картины совместно врачом- эндоскопистом и врачом хирургом принимается решение о необходимости и способе проведения эндоскопического гемостаза и проводится оценка стабильности гемостаза с прогнозированием рецидива кровотечения.
В заключении настоящего раздела мы считаем необходимым привести соответствующие пункты «Международных клинических рекомендаций по ведению пациентов с неварикозными кровотечениями из верхних отделов желудочно-кишечного тракта» («Consensus Recommendations for Managing Patients with Nonvariceal Upper Gastrointestinal Bleeding»), подготовленных в 2003-2010 годах A. Barkun, M. Bardou, J. K. Marshall et al. и являющихся основой диагностического и лечебного алгоритма при ОГДЯК в клиниках западной Европы, США, Канады и Сингапура.
Рекомендация 1. В каждом стационаре необходимо разработать мупьтидисциплинарный протокол с обязательным участием специалистов, владеющих техникой эндоскопической остановки кровотечений.
Рекомендация 2. Необходимым условием выполнения экстренной эндоскопии является наличие обученного персонала.
Рекомендация 3. Для адекватного лечения абсолютно необходима незамедлительная оценка состояния пациента при поступлении и проведение соответствующей интенсивной терапии.
Рекомендация 4. Назогастральное зондирование играет важную диагностическую и прогностическую роль.
7 мая 2016 г.
Ещё больше полезной информации на нашем Телеграм-канале