Злокачественные опухоли из оболочек периферических нервов (malignant peripheral nerve sheath tumor - MPNST) являются редкой патологией. В англоязычной литературе нами выявлено 18 случаев MPNST тройничного нерва и лишь одно сообщение о злокачественном перерождении шванномы тройничного нерва в MPNST. Мы приводим случай злокачественной трансформации нейрофибромы I ветви в злокачественную опухоль оболочек периферических нервов.
Введение
Согласно действующей гистологической классификации опухолей мягких тканей ВОЗ (2003 г) и классификации опухолей ЦНС ВОЗ (2007 г) [10], доброкачественные опухоли оболочек периферических нервов включают шванному, нейрофиброму и периневрому. Эти опухоли считаются редкой патологией. Так, доброкачественные шванномы тройничного нерва, преимущественно описанные в нейрохирургической литературе, составляют 0,2-0,4% от всех интракраниальных опухолей [12]. Злокачественные опухоли оболочек периферических нервов встречаются еще реже: описано 18 случаев с первично злокачественными шванномами тройничного нерва и единственное наблюдение со злокачественным перерождением [2,3]. Мы приводим случай со злокачественной трансформацией нейрофибромы I ветви тройничного нерва в MPNST.
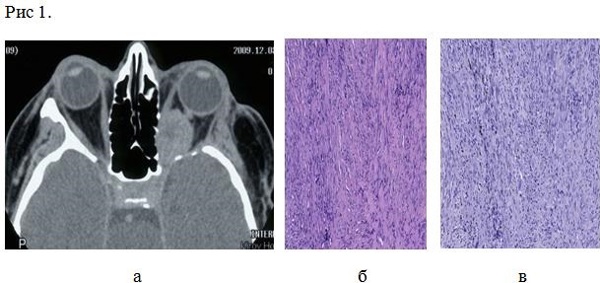
Пациентка К., 65 лет. Из анамнеза известно, что в 1988 г. отметила снижение зрения слева, двоение предметов перед глазами. Обследована в МНИИ ГБ им. Гельмгольца, выявлено снижение остроты зрения на левый глаз до 0,7; при КТ выявлена опухоль левой орбиты, произведено оперативное вмешательство - удаление опухоли. Гистологический диагноз (сентябрь 1988 г.): «нехромафинная параганглиома». После операции зрение восстановилось, глазодвигательные расстройства регрессировали полностью. Около 5 лет больная наблюдалась в МНИИ ГБ им. Гельмгольца, состояние оставалось стабильным, рентгенологически признаков рецидива не определялось. В 1990 г. пациентке проведено комбинированное лечение (хирургическое удаление опухоли с последующей радиотерапией) опухоли кожи (базалиомы) в области fossa canina слева. В 2005 г., спустя 17 лет с момента начала заболевания, стало вновь снижаться зрение на левый глаз, и пациентка впервые обратилась в НИИ нейрохирургии им. Н.Н. Бурденко. При обследовании выявлены зрительные расстройства: OS – светоощущение; грубый парез III нерва слева (птоз, глазодвигательные нарушения). При КТ – рецидив опухоли левой орбиты. Произведено повторное удаление опухоли, которая располагалась в верхушке орбиты и распространялась на верхнюю глазничную щель и зрительный канал. Гистологический диагноз (04.08.2005): нейрофиброма. После операции: репозиция глазного яблока при сохраняющемся птозе и частичном регрессе глазодвигательных расстройств. В августе 2008 г. вновь госпитализирована в ИНХ в связи с прогрессированием заболевания, развитием клиники объемного поражения левой орбиты в виде экзофтальма 5 мм и нарастания зрительных расстройств до амавроза. Рентгенологически определялась опухоль в области верхушки левой орбиты. Произведено удаление опухоли. На операции в области верхушки глазницы под надкостницей определялась светло-желтого цвета, плотной консистенции опухоль. Опухоль не инфильтрировала окружающие структуры и была удалена узлом. При контрольной КТ с контрастным усилением остатков опухоли не выялено. Гистологический диагноз: нейрофиброма. Ki-67 – 5% (Рис. 1). После операции экзофтальм регрессировал, наросли глазодвигательные нарушения.
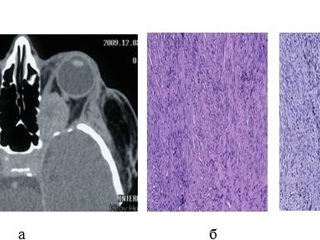
Очередной рецидив заболевания отмечен в начале 2010 г. Ухудшение клинически проявлялось экзофтальмом, отеком век, гиперемией конъюнктивы. При КТ с контрастным усилением верифицирован рецидив опухоли медиальных отделов глазницы. В апреле 2010 г. госпитализирована в ИНХ для хирургического лечения. Произведено удаление опухоли: разрез мягких тканей по старому рубцу. Отслоена рубцово-изменённая височная мышца. Скелетированы края послеоперационного дефекта латеральной стенки глазницы. Ткани глазницы уплотнены, рубцово- изменены. Подход к мышечной воронке глазницы путем рассечения рубцовой ткани между латеральной и верхней прямыми мышцами. Выявлена плотная, кровоточивая, бугристая опухоль серого цвета, заполняющая и растягивающая мышечную воронку глазницы, смещающая глазное яблоко кпереди и медиально. Опухоль связана с прилежащими мышцами, орбитальной клетчаткой. Произведено отделение опухоли от глазного яблока и прилежащих отделов зрительного нерва. Кзади опухоль распространялась в верхнюю глазничную щель и зрительный канал. Произведен гемостаз. В ложе оставлен ирригатор, выведенный через контрапертуру на коже головы. Швы на мягкие ткани.
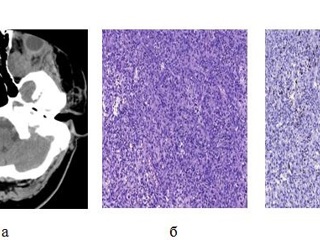
Гистологическое заключение: нейрофиброма со злокачественной трансформацией в злокачественную опухоль оболочек периферических нервов (MPNST). Ki-67 10% (Рис. 2). При контрольной КТ данных за остатки опухоли выявлено не было. Клинически после операции отмечался регресс экзофтальма; сохранились офтальмоплегия, амавроз, птоз. По месту жительства в июле 2010 г. проведена радиотерапия в СОД 63 Гр. С осени 2012 г. вновь стал нарастать экзофтальм слева, появились боли в левой глазнице. При контрольной КТ головного мозга (ноябрь 2011г) определяется рецидив опухоли в левой глазнице. Помимо этого развился левосторонний кератоувеит с угрозой перфорации глазного яблока. При УЗИ выявлено образование в орбите, вплотную подходящее к заднему полюсу глаза. В феврале 2012 г. госпитализирована в ИНХ для хирургического лечения. Учитывает наличие амавроза, офтальмоплегии, трофических расстройств, а также высокий риск перфорации глазного яблока, было принято решение об удалении опухоли вместе с глазным яблоком. 14.02.2012 г. произведена операция. При контрольной КТ головного мозга и глазницы данных за остатки опухоли не выявлено.
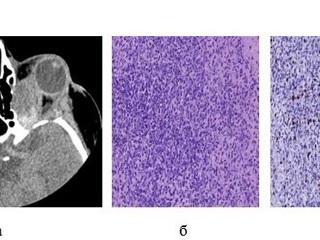
Гистологическое заключение - злокачественная опухоль периферических нервов (MPNST). Ki-67 – 30% (Рис. 3). Проведена ЛТ в СОД 66 Гр. На момент написания статьи клинико-рентгенологических признаков рецидива нет.
Обсуждение
Известно, что доброкачественные шванномы, нейрофибромы, периневромы происходят из различных тканевых компонентов, в соответствии с их названием. Шванномы состоят из шванновских клеток, нейрофибромы – представляют собой смесь шванновских клеток и фибробластов, а периневромы – происходят из периневрия [6]. Опухоли из оболочек периферических нервов чаще всего встречаются в области конечностей (73,8%). Далее по частоте встречаемости следуют: область головы и шеи, туловище, еще реже – толстая кишка, и другие локализации [7]. Несмотря на сравнительно частое обнаружение митозов (до 24 % случаев), опухоли из оболочек периферических нервов, малигнизируются крайне редко [7].
Следует отметить, что злокачественный аналог у всех опухолей общий – MPNST [4,10].
Злокачественные шванномы могут встречаться при нейрофиброматозе I типа (НФ I). Однако корреляции между злокачественными опухолями оболочек тройничного нерва и нейрофиброматозом в опубликованных исследованиях выявлено не было: только у одного пациента с MPNST из восемнадцати был выявлен НФ I [2,12]. По мнению некоторых авторов эти опухоли могут возникать после радиотерапии на соответствующую область в сроки от 4 до 41 года [3]. В нашем случае появлению нейрофибромы (на тот момент доброкачественной) предшествовало лучевое лечение, проведенное за 17 лет до манифестации опухолевого процесса.
Как правило, основными клиническими проявлениями опухолей тройничного нерва являются онемение, парестезии, боли в зоне иннервации, выпадение корнеального рефлекса и слабость жевательной мускулатуры. При локализации опухоли в кавернозном синусе появляется симптоматика со стороны III, IV и VI нервов в виде глазодвигательных нарушений, а при распространении в препонтинную цистерну может появиться недостаточность VII, VIII и IX нервов. По данным западной литературы, среднее время от появления симптомов заболевания до постановки диагноза составляет 2,8 мес. [2]. Следует отметить, что в 78% злокачественные шванномы тройничного нерва развивались у мужчин, средний возраст больных - 47 лет (Табл. 1) [2]. Даже самые современные методы нейровизуализации не позволяют четко дифференцировать злокачественную шванному тройничного нерва от доброкачественной. Диагноз можно заподозрить в случае быстрого роста опухоли и более ранней эрозии отверстий основания черепа, что может быть видно по соотношению размеров дефекта основания и шванномы [12].
Гистологическая верификация MPNST при использовании современных методов диагностики не представляет особых сложностей. Каждый гистологический компонент доброкачественной опухоли периферических нервов, как «основных» единиц ВОЗ, так и состоящих из более, чем одного компонента можно объективно идентифицировать с помощью иммуногистохимии (ИГХ) и электронной микроскопии. При ИГХ - S100-протеин выявляет шванновские клетки, виментин – фибробласты, а эпителиальный мембранный антиген (EMA) – периневральные клетки [6,7].
Учитывая редкость злокачественных шванном тройничного нерва, на настоящий момент не выработано единой тактики ведения таких пациентов. Однако большинство авторов являются сторонниками комбинированного лечения: сочетания радикального хирургического удаления и последующей радиотерапией [2,9,12]. В случае нерадикальной операции при инфильтративном росте опухоли радиологическое лечение становится особенно актуальным.
Химиотерапия применялась только у одного пациента после оперативного лечения и радиотерапии. [9]. Метастазирование данных опухолей чаще происходит по периневральным пространствам дистальнее и проксимальнее опухоли. Также возможно метастазирование гематогенным путем в легкие и кости, что наблюдается в 33 % случаях [1,8,12]. В нашем наблюдении ближайших и отдаленных метастазов не было. Около 50 % злокачественных шванном рецидивируют [1]. 5-летняя выживаемость, по данным разных авторов, составляет от 37,6 % [11] до 65,7% [5]. В приводимом нами наблюдении периоды рецидивирования составили 3, 2 и 2 года.
Заключение
В доступной англоязычной литературе мы не нашли сообщений о злокачественной трансформации нейрофибромы тройничного нерва в MPNST, описан лишь единственный случай злокачественного перерождения шванномы тройничного нерва. В представленном наблюдении обращает внимание, что возникновению опухоли предшествовало лучевое лечение по поводу другого заболевания. Зона облучения соответствовала топографии опухоли, сроки возникновения – срокам возникновения радиоиндуцированных опухолей. Остаются неясными причины малигнизации доброкачественной нейрофибромы и быстрые темпы развития этого процесса. Возможно, детальное описание этого клинического случая попадет в «копилку» редчайших наблюдений злокачественной трансформации опухолей периферических нервов и в дальнейшем некоторые выявленные особенности, в частности - быстрое рецидивирование нейрофибромы, станут настораживать нейрохирургов и расширят показания к проведению адъювантных методов лечения.
Список использованной литературы:
1. Bailet J.W., Abemayor E., Andrews J.C., Rowland J.P., Fu Y.S., Dawson D.E. Malignant nerve sheath tumors of the head and neck: a combined experience from two university hospitals. Laryngoscope 1991;101: 1044-1049.
2. Bowers C.A., Taussky P., Duhon B., Chin S., Couldwell W.T. Malignant peripheral nerve sheath tumor of the trigeminal nerve: case report and literature review. Br J Neurosurg 2011; 25(6): 750-753
3. Chibbaro S, Herman P, Povlika M, George B. Malignant trigeminal schwannoma extending into the anterior skull base. Acta Neurochir (Wien) 2008;150(6):599–604.
4. Daimaru Y., Hashirnoto H., Enjoji M. Malignant peripheral nerve sheath tumors (malignant schwannomas). Am J Surg Pathol 1985;9:434-44.
5. Dewan S.K., Bihani V.K., Mehta P.A. Malignant schwannoma: a clinicopathological study. Cancer 1973;31:184-190.
6. Feany M.B., Anthony D.C., Fletcher C.D. Nerve sheath tumours with hybrid features of neurofibroma and schwannoma: A conceptual challenge. Histopathology 1998;32:405-10.
7. Hornick J.L., Bundock E.A., Fletcher CD. Hybrid schwannoma/perineurioma: Clinicopathologic analysis of 42 distinctive benign nerve sheath tumors. Am J Surg Pathol 2009;33:1554-61.
8. Karmody C.S. Malignant schwannoma of the trigeminal nerve. Otolaringol Head Neck Surg 1979;87:594-598.
9. Macnally S.P., Rutherford S.A., Ramsden R.T., Evans D.G., King A.T. Trigeminal schwannomas. Br J Nurosurg 2008;22(6): 729-38.
10. Scheithauer B.W., Louis D.N., Hunter S., Woodruff J., Antonescu C.R. Neurofibroma. In: Louis D.N., Ohgaki H., Wiestler O.D., Cavenee W.K., editors. WHO Classification of Tumors of the Central Nervous System. Lyon, France: International Agency for Research on Cancer; 2007. p. 156-7.
11. Sordillo P.P., Helson L., Hajdu S.I., et al. Malignant schwannoma: clinical characteristics, survival and response to the therapy. Cancer 1981;47:2503-2509.
12. Stone J.A., Cooper H., Castillo M., Mukherji S.K. Malignant schwannoma of the trigeminal nerve. Am J Neuroradiol 2001;22: 505-507.
6 мая 2014 г.
Ещё больше полезной информации на нашем Телеграм-канале