Артерио-венозная мальформация (АВМ) представляет собой врожденную аномалию сосудов, при которой в веществе мозга образуются сплетения патологических артерий и вен.
Артерио-венозная мальформация (АВМ) представляет собой врожденную аномалию сосудов, при которой в веществе мозга образуются сплетения патологических артерий и вен. При этом артериальная кровь из артерий попадает прямо в вены, минуя капиллярную сеть. Стенки этих артерий лишены полноценного мышечного слоя, в результате чего часто происходит разрыв сосуда. Вены обычно расширяются, так как принимают дополнительный объём крови. Мальформации могут располагаться на поверхности мозга или в глубоких отделах (таламусе, базальных узлах). По размерам они варьируют от небольших (диаметром несколько миллиметров) до гигантских размеров, занимающих целые доли мозга. По мировым данным частота встречаемости АВМ составляет от 0.89 до 1.24 на 100 000 населения в год.
Несмотря на то, что только в США 300 000 пациентов имеют выявленные АВМ, только 12% из них становятся симптоматическими. Смерть наступает у 10-15% пациентов, у которых развивается кровоизлияние. Разрыв АВМ, обычно, происходит в возрасте 20 - 40 лет.
Основные механизмы патологического влияния артерио-венозной мальформации на головной мозг:
1. Разрыв патологически измененных сосудов клубка или аневризм артерий, питающих АВМ.
2. Хроническая недостаточность кровообращения, вызванная артериовенозным шунтированием.
3. Синдром прорыва нормального перфузионного давления.
В редких случаях артериовенозная мальформация бывает настолько большой, что вызывает ишемию соседних участков головного мозга по механизму обкрадывания. Чаще всего такие мальформации встречаются в бассейне средней мозговой артерии и распространяются от коры мозга до желудочков, часто сопровождаются гидроцефалией.
По типу течения можно выделить:
1. Геморрагический тип течения заболевания – в 50 – 70 % случаев. Для этого типа течения характерно наличие у больного артериальной гипертензии, небольшой размер узла мальформации, дренаж ее в глубокие вены, а так же мальформации задней черепной ямки. Первое проявление заболевания – разрыв аневризмы.
2. Торпидный тип течения, характерен для больных с АВМ больших размеров, локализацией ее в коре, кровоснабжение ветвями средней мозговой артерии. Часто проявляется судорожным синдромом (у 26 – 67% больных), кластерными головными болями, прогрессирующим неврологическим дефицитом, как и при опухолях головного мозга. (См. таблицу №1)
Смертность от кровоизлияния составляет около 15%. Лечение АВМ должно быть комплексным. Применяется открытое хирургическое вмешательство, радиохиругия, эндоваскулярная эмболизация.
Открытым хирургическим вмешательством является радикальная экстирпация АВМ с приемлемым риском неврологических осложнений поверхностных АВМ вне функционально значимых зон головного мозга. Удаление АВМ градации 4 – 5 по шкале Spetzler-Martin сопряжено с большими техническими сложностями, очень высоким риском глубокой инвалидизации и летального исхода. АВМ расположенные в глубинных отделах, стволе мозга – недоступны.
При радиохирургическом методе возможна полная облитерация АВМ диаметром менее 3 см у 85% больных (на протяжении 2 лет). На протяжении этого периода сохраняется риск кровоизлияния.
Эндоваскулярный (эндартериальный) метод в последние годы стал методом выбора при лечении АВМ. Эндоваскулярная процедура малоинвазивна, величина, локализация АВМ не влияют на риск процедуры. Риск осложнений менее 3% (что меньше, чем годовой риск кровоизлияния). Часто применяются комбинированные методы лечения АВМ, что позволяет значительно снизить риск осложнений и радикальность вмешательства.
В настоящей статье мы приводим интересный клинический случай консервативного ведения гигантской АВМ.
Описание клинического случая
В неврологическом отделении для больных с острыми нарушениями мозгового кровообращения с палатами реанимации и интенсивной терапии наблюдался мужчина 27 лет с диагнозом: «Разрыв врожденной гигантской артерио-венозной мальформации левого полушария головного мозга. Повторные субарахноидально-паренхиматозные кровоизлияния. Симптоматическая эпилепсия. Каротидно-кавернозное соустье слева. Рецидивирующие носовые кровотечения. Хроническая постгеморрагическая железо-фолиеводефицитная анемия».
Анамнез заболевания. В 5-летнем возрасте отмечался эпизод утраты сознания с судорогами. Обследован в НИИ нейрохирургии им. Бурденко, где при ангиографии выявлена артерио-венозная мальформация в левом полушарии головного мозга. В связи с выраженным объемом мальформации и высоким операционным риском от открытого хирургического лечения воздержались, назначена симптоматическая терапия. Непродолжительное время получал тегретол. В последующие годы судорог не отмечалось. Обучался до 11 лет в обычной школе, развивался без существенных отклонений, у психологов и неврологов не наблюдался. В дальнейшем отмечалось нарастание мышечных атрофий в правых конечностях, появление контрактуры правой кисти, усиление сосудистого рисунка на лице слева. В течение многих лет имели место носовые кровотечения. За 3 недели до госпитализации кровотечения участились. Снизился аппетит, стал вялым, часто жаловался на боли в шейном отделе позвоночника. 14.08 утром упал, потеряв сознание, был обнаружен родителем лежащим на полу, отмечались судорожные подергивания в левых конечностях, была однократная рвота. С этого же времени стал жаловаться на непостоянные боли в поясничном и шейном отделе позвоночника. Амбулаторно были сданы анализы крови, отмечено резкое снижение уровня сывороточного железа, гемоглобина. Для обследования и лечения госпитализирован в КБ №1.
При поступлении в стационар 20.08: состояние тяжелое; в неврологическом статусе обращали на себя внимание: астеническое телосложение, выраженная бледность кожных покровов, череп гидроцефальной формы, значительная выраженность сосудистого рисунка на лице слева, экзофтальм (больше слева), спастический правосторонний гемипарез с развитием мышечной гемигипотрофии и сгибательных контрактур.
При дообследовании выявлено:
В ОАК при поступлении: Hв- 69г/л, эритроциты-4,06х1012, тромбоциты-360, лейкоциты-5,4х109, п/я-6%, с/я-69%, эо-1%, баз-0%, лимф-19%, мон-5%, СОЭ-3мм/ч. В биохимическом анализе крови и коагулограмме, общем анализе мочи при поступлении изменений не выявлено.
При ЭЭГ: Диффузные изменения ЭЭГ. Основной ритм покоя слева дезорганизован, замедление биопотенциалов над левым полушарием. На фоне гипервентиляции регистрируется генерализованная островолновая активность пароксизмального характера над левым полушарием.
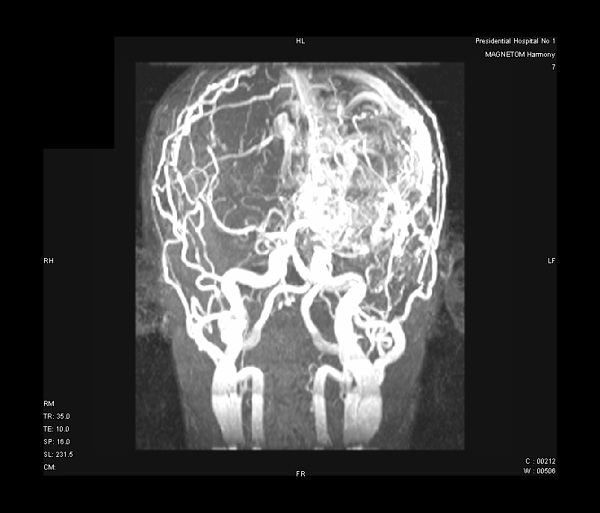
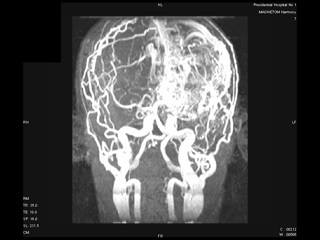
На МРТ головного мозга (20.08): Гигантская артериовенозная мальформация левого полушария головного мозга с тотальной атрофией всего полушария, гидроцефалия. (Рис. 1)
Дуплексное исследование МАГ: расширение обеих ОСА, ПА и левой ВСА, Небольшая извитость обеих ВСА. Признаки снижения периферического сопротивления в сосудах основания мозга, наиболее выраженные в бассейне левой ВСА.
Течение заболевания:
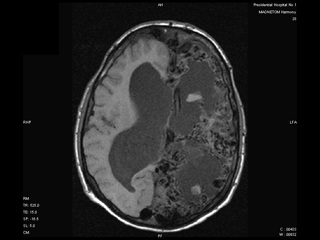
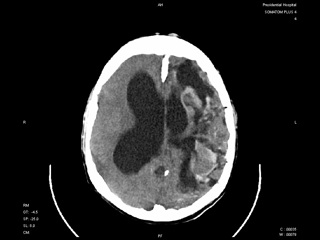
При поступлении осмотрен ЛОР, проведена коагуляция кровоточащих сосудов в зоне Киссельбаха слева, начата терапия препаратами железа. В ночь с 24.08 на 25.08 начал жаловаться на головную боль, боли в шейном, а затем поясничном отделе позвоночника, отмечено появление нечеткой менингеальной симптоматки, затем резкое ухудшение состояния в виде появления судорог. В неврологическом статусе – свето- и звукобоязнь, грубая ригидность мышц затылка до 4 п, двустронний симптом Кернига. Был переведен в реанимационное отделение, где при проведении люмбальной пункции получен геморрагический ликвор, вытекающий под повышенным давлением. При КТ головного мозга от 26.08.09г. в заднем роге правого бокового желудочка и периферических отделах вещества головного мозга левого полушария - геморрагическое содержимое. Был неоднократно консультирован нейрохирургами НИИ им. Склифосовского, ММА им. Сеченова, в оперативном лечении отказано из-за высокого риска.
КТ головного мозга от 26.08.09г (Рис.2)
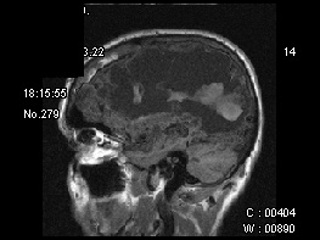
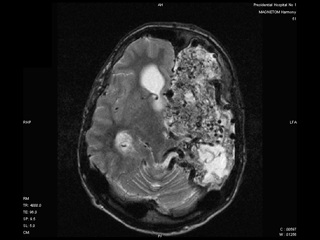
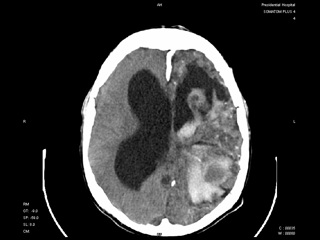
Длительное время находился в БИН, где в первую неделю практически ежедневно на фоне терапии антиконвульсантами повторялись судорожные приступы. Далее при повторных люмбальных пункциях и КТ диагностировано повторное субарахноидальное кровоизлияние. На КТ от 01.09: отмечается отрицательная динамика в виде увеличения размеров мальформации за счет полости с геморрагическим содержимым, которая пролабирует в полость правого бокового желудочка. Нельзя исключить наличие свободной крови в левом боковом желудочке.
КТ головного мозга от 01.09.09. (Рис. 3)
Было принято решение о проведении процедур ликворофильтрации. Всего было проведено 2 процедуры экстракорпоральной фильтрации ликвора однопрокольным «маятниковым» методом. После проведения первой процедуры и санации геморрагического ликвора частота судорожных припадков уменьшилась, уменьшились общемозговые симптомы (головная боль, тошнота, сомнолентность). При этом отмечалось значительное снижение клеточного состава ликвора. Осложнений после процедуры не было.
С 04.09 отмечалось наличие у больного стойкой лихорадки, п/я сдвиг лейкоцитарной формулы влево без лейкоцитоза, признаки острого бронхита, в дальнейшем плевропневмонии и антибиотик-ассоциированной диареи. Получал следующую схему: цефтриаксон (как стартовая а/б терапия), абактал (смена с учетом чувствительности бактериального агента), ванкомицин (в составе комплексной терапии диареи).
За время госпитализации пациент также перенес госпитальную пневмонию, длительное время проводился подбор противосудорожной терапии, был консультирован эпилептологом.
На фоне проводимого лечения постепенно уменьшилась лихорадка, нормализовались водно-электролитные показатели, нормализовался стул, вырос уровень гемоглобина (112 г/л при выписке), не рецидивировали носовые кровотечения. Судорожные приступы не повторялись с 22.09. Начаты постепенные реабилитационные мероприятия. У пациента сохранялись головные боли, менингеальный синдром. 3.11 выписан домой.
Пациент наблюдается специалистами клиники по настоящее время.
Заключение
Описан клинический случай течения гигантской артерио-венозной мальформации с повторными субарахноидальными кровоизлияниями без проведения оперативного вмешательства с благоприятным исходом.
Список литературы
1. Астахова Л.С. Клиника и диагностика внутричерепных артериовенозных мальформаций и аневризм у детей и подростков: Автореф. дис. канд . мед. наук. СПб,1995.
2. Белоусова О.Б. , Филатов Ю.М., Сазонова О.Б. и др. Ш съезд нейрохирургов России: Материалы съезда. СПб., 2002. С. 303-3-4.
3. Вознесенская Н.Н., Свистов Д.В., Максимец В.А. и др. III съезд нейрохирургов России: Материалы съезда СПб., 2002. С. 310-311.
4. Дзяк Л.А. Артериальные аневризмы и артериовенозные мальформации головного мозга. 2003.
5. Загородний В., Щеглов В. Особенности артериовенозных мальформаций головного мозга у детей. Материалы 4 съезда нейрохирургов России. М., 2006. С.261.
6. Зубков Ю.Н., Хилько В.А., Янкин В.Ф. Внутрисосудистая нейрохирургия. М.: Медицина, 1982. С. 200.
7. Злотник Э.И., Набежко И.И. Вопросы нейрохирургии. 1977. № 2. С. 11 – 13.
8. Никитин Ю. М., Труханов А. И. Ультразвуковая допплеровская диагностика сосудистых заболеваний. – М., 1998.
9. Коновалов А.Н. Хирургическое лечение артериальных аневризм головного мозга. М.: Медицина , 1973. С. 326.
10. Крылов В.В., Ткачев В.В., Добровольский Г.Ф. Микрохирургия аневризм виллизиева многоугольника. М.: Медицина , 2004. С. 159.
11. Лебедева Б. В. Справочник по неврологии детского возраста. М. Медицина. 1995г. С. 22-23.
12. Лебедев В.В. Крылов В.В. Щелковский В.Н. Клиника, диагностика и лечение внутричерепных артериальных аневризм в остром периоде кровоизлияния. М.: Медицина, 1996. С.189.
13. Луговский А.Г., Шаверский А.В., Цимейко О.А., Вербова Л.Н. Гигантская мешотчатая аневризма бифуркацииосновной артерии Вопросы нейрохирургии. 2001. №1. С.27–28.
14. Медведев Ю.А., Забродская Ю.М. Коррективы к классификации аневризм головного мозга. 1991 г. Новая классификация. Нейрохирургия. 2001. №3. С.20–26.
15. Олешкевич Ф.В., Скороход А.А. Успешное лечение больной с гигантской аневри змой офтальмического сегмента внутренней сонной артерии. Нейрохирургия. 2005. №2. С.42–44.
16. Орлов М.Ю. Артериовенозные мальформации головного мозга у детей. Український нейрохірургі чний журнал , №1, 2007.
17. Рамешвили Т.Е., Свистов Д.В., Труфанов Г.Е., Фокин В.А. Лучевая диагностика сосудистых мальформаций и артериальных аневризм головного мозга. Второе издание. 2008.
18. Смеянович В.А., Смеянович А.Ф. Артериовенозные мальформации задней черепной ямки (диагностика, хирургическое лечение). ГУ НИИ неврологии, нейрохирургии и физиотерапии МЗ РБ, РБ ГУ ЛП СКУ УД Президента РБ, г. Минск. Материалы конференции 2002, том 2: С.179-182
19. Филатов Ю.М., Элиава М.М. Вопр. нейрохирургии. 1985. № 6. С. 19 – 27.
20. Batjer., Samson D. J. Neurosurg. 1986. Vol. 64 P. 849 – 856.
21. Giller C.A. Acta neurochir. (Wien). – 1991. – Vol.108, N1. – P. 7-14.
22. Krivoshapkin A., Golub A., Jacobson M. Proceedings Intern. Cong. On Advances in Brain Revascularization, Eilat. 1993. P.47
23. Hansen P. A., Knudsen F., Jacobsen M., Haase J., Bartholdy N. J. Neurosurg. Anesthesiol. 1995. Vol. 7, №2. Р. 117-20.
24. Morgan M. K., Day M. J., Little N., Grinnell V., Sorby W. J. Neurosurg. 1995. Vol. 82, №2.Р. 296-9.
25. Kader A., Young W. L. Neurosurg. Clin. N.Am.1996. Vol. 7, №4. Р. 767-81.
26. Miyasaka Y., Yada K., Ohwada T., Kitahara T., Endon M., Saito M., Kurata A., Ohtaka H. J. Neurosurgery. 1990. Vol. 72. P. 540-545.
27. Hademenos G. J., Massoud T. F., Stroke. 1996. Vol. 27. P. 1072-83.
28. Sekhon L. H. S., Morgan M. K., Spence I. J. Neurosurg. 1997. Vol. 86, N 3. P. 519-524.
Коллектив авторов: Кудакова А. М., Литвинов Н. И., Каленова И. Е., Казанцева И.В., Зубанов А.Г.
6 февраля 2015 г.
Ещё больше полезной информации на нашем Телеграм-канале