Междисциплинарное взаимодействие неврологов и ревматологов позволило выявить редкую причину болевого синдрома.
Одной из самых частых жалоб, с которой сталкиваются в клинической практике врачи-неврологи, являются жалобы на боли в спине. Согласно статистическим данным, до 80% населения хотя бы раз в своей жизни сталкивались с подобным синдромом. В большинстве случаев боль является вертеброгенной и обусловлена остеохондрозом позвоночника. Однако встречаются и редкие причины, диагностика которых требует более длительного и тщательного обследования пациентов.
Одной из редких причин болевого синдрома является спондилоартропатия.
Спондилоартропатии это - группа воспалительных заболеваний соединительной ткани, развивающаяся у генетически предрасположенных лиц. Вероятность развития данной группы заболеваний увеличивает носительство антигена HLA-B27, однако встречаются и HLA-B27 – негативные формы. Отличительным признаком этих заболеваний является поражение позвоночника, крестцово-подвздошных сочленений и периферических суставов.
К спондилоартропатиям относят:
- анкилозирующий спондилит;
- некоторые формы псориатического артрита;
- постинфекционные артриты;
- энтеропатические артриты;
- недифференцированную спондилоартропатию.
Распространённость спондилоартропатии составляет 5—12 на 1000 населения. Данная группа заболеваний является одной из редких причин болевого синдрома в спине, поэтому не всегда специалистам удаётся установить правильный диагноз и назначить лечение.
Пример из клинической практики нашего отделения.
Пациент М., 53 года, 18.03.2019 экстренно госпитализирован в 1 неврологическое отделение КБ№1 с жалобами на интенсивные боли в нижне-грудном и поясничном отделах позвоночника с иррадиацией по задней поверхности левой ноги до большого пальца (до 10 баллов по ВАШ), невозможность стоять и ходить из-за болей.
По данным анамнеза: Боли в поясничном и нижне-грудном отделах позвоночника беспокоят с января 2019 г. Пациент расценил данную ситуацию как заболевание почек, выполнялось УЗИ почек - без патологии. Обращался к неврологу, был установлен диагноз дорсопатии, получал НПВС, мидокалм - без эффекта. В связи с усилением болей вызвал бригаду СМП, доставлен в неврологическое отделение одного из крупных Московских стационаров. В стационаре была выполнена МРТ грудного и поясничного отделов позвоночника, на которой выявлены грыжи дисков L4/L5, L5/S1, спондилез, спондилоартроз. Выполнялась рентгенография костей таза: артроз лонного сочленения. Двусторонний коксартроз 1-2 ст. Проводилось комплексное лечение - анальгетики, миорелаксанты, нейролептики, витамины группы В, физиотерапия - без существенного клинического эффекта. Выписан. Сразу после выписки отметил усиление болей, распространение их до большого пальца левой стопы. Обратился в поликлинику. Учитывая выраженный болевой синдром, направлен на экстренную госпитализацию в КБ №1.
Состояние при поступлении: Общее состояние: удовлетворительное. Кожные покровы: обычной окраски, влажность нормальная. Отеки отсутствуют. Дыхание через нос свободное. Аускультативно везикулярное. Пульс: 72 уд. в мин., удовлетворительного наполнения, ритмичный. АД 140/90 мм рт.ст. Тоны сердца: ритмичны. Язык чистый. Пальпация живота безболезненна. Дизурических расстройств нет.
Неврологический статус: В сознании, контактен, ориентирован. Тревожен, фиксирован на собственных ощущениях. Менингеальных знаков нет. Глазные щели D=S. Зрачки D=S. Фотореакции живые. Движения глазных яблок не ограничены. Нарушений чувствительности на лице нет. Лицо симметрично. Нистагма нет. Слух не нарушен. Глотание, фонация не нарушены. Язык по средней линии. Парезов нет. Сухожильные рефлексы живые, S=D. Патологических рефлексов не выявляется. Чувствительность не нарушена. Дефанс, болезненность при пальпации паравертебральных мышц в грудном и поясничном отделах. Симптом Ласега отрицательный с 2-х сторон.
Лабораторные обследования:
В анализах крови – повышение уровня С-реактивного белка (43.43 мг/л), СОЭ (50 мм/час).
Анализ мочи – без патологии.
Инструментальные обследования:
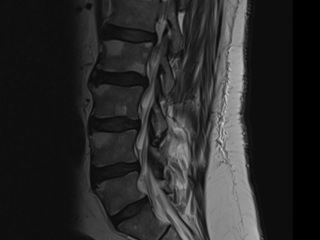
На МРТ поясничного отдела позвоночника выявлены дегенеративные изменения, малая грыжа межпозвонкового диска L5-S1 4 мм, спондилоартроз в дугоотростчатых суставах, выраженный на уровне L4-L5 с периартикулярной кистой слева и признаками воспалительного процесса в периартикулярных мягких тканях, спондилез.
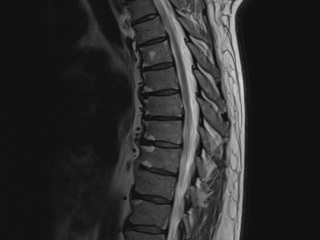
На МРТ грудного отдела позвоночника выявлены умеренные дегенеративные изменения, артроз реберно-позвоночных суставов, протрузии межпозвонковых дисков TH7-Th9, TH4- TH5, спондилез.
На МРТ тазобедренных суставов - признаки сакроилеита, более выраженного справа.
Обращало на себя внимание несоответствие клинической картины (выраженные боли до 10 баллов по ВАШ) и изменений на МРТ (малая грыжа L5-S1 4мм), неэффективность стационарного лечения в предыдущую госпитализацию, повышение показателей воспаления (С-РБ, СОЭ).
Пациент был консультирован ревматологом. Предположен воспалительный генез заболевания. Зачастую спондилоартропатии ассоциированы с урогенитальной инфекцией, однако выявить специфического возбудителя по анализам крови и при исследовании простатического сока в данном случае не удалось. Анализ на HLA-B27 – отрицательный.
Был поставлен диагноз: Недифференцированный периферический спондилит, HLA-B27 – негативная форма, активность высокая. Двусторонний сакроилеит 1-2 ст., с поражением грудного, поясничного отделов позвоночника (спондилит, синдесмофиты), ФН -2.
Начата гормональная терапия глюкокортикостероидами (Дексазон 12 мг в сутки), и антибактериальная терапия Ципрофлоксацином 500 мг х 2 раза/сут. На фоне гормональной и антибактериальной терапии отмечалась положительная динамика в виде уменьшения болевого синдрома до 1-2 баллов по ВАШ. Пациент выписан с улучшением и рекомендациями по продолжению антибактериальной терапии сроком до 3-х месяцев с последующей консультацией ревматолога.
Таким образом, междисциплинарное взаимодействие неврологов и ревматологов позволило выявить редкую причину болевого синдрома, установить правильный диагноз и назначить лечение.
16 апреля 2019 г.
Ещё больше полезной информации на нашем Телеграм-канале