Анализ течения второй волны новой коронавирусной инфекции COVID-19, выявление особенности клинико-лабораторных показателей в группах больных, отличающихся по степени тяжести, анализ осложнений и эффективности отдельных методов лечения
Материалы и методы. Исследовано 1093 больных COVID-19. Статистическому анализу подвергнуто 1052 больных, из общей группы исключили тех больных, у которых койко-день был 1-2 дня. Всех больных разделили на три группы. 1-ю группа (n=885) («терапия») составили больные, которым не понадобилась интенсивная терапия, 2-ю группа (n=102) («интенсивная терапия-выжившие») – выжившие больные, которым проводили интенсивную терапию и 3-ю группа (n=65) («интенсивная терапия-умершие») – умершие в отделении анестезиологии-реанимации. Анализ течения заболевания проводился в 1-й, 3-й, 5-й, 7-й и 10-й дни стационарного лечения.
Результаты и их обсуждение. У больных 3-й группы наблюдались высокие показатели С-реактивного белка, ферритина в течение всего периода наблюдения по сравнению с другими группами больных. Д-димер и интерлейкин-6 у больных 3-й группы повышались на 5-7-е сутки динамического наблюдения.
Заключение. Факторами неблагоприятного течения и исхода заболевания являются: интерлейкин-6 >350 пг/мл и ферритин >1000 нг/мл. Стойкое повышение Д-димера до 3,5-5 мг/мл и выше в сочетании с гипоксемией дает повод к обсуждению вопроса о тромболитической терапии для предотвращения окклюзии малого круга кровообращения и блока микроциркуляции.
Ключевые слова: COVID-19, ферритин, Д-димеры, интерлейкин-6, антикоагулянты,
Введение. Продолжающаяся пандемия новой коронавирусной инфекции COVID-19, вызванная вирусом SARS-CoV-2, в связи с высокой контагиозностью и летальностью, создала во всем мире серьезную угрозу общественному здоровью. Пожилые больные с хроническими заболеваниями относятся к группе с наиболее высоким риском летального исхода (1).
Новую коронавирусную инфекцию COVID-19 следует рассматривать как генерализованное вирусное заболевание, поражающее не только целый ряд органов и систем (2), но и вовлекающее в патологический процесс важнейшие регулирующие системы человека из-за неконтролируемой воспалительной реакции, возникающей в результате высвобождения большого количества провоспалительных цитокинов – «цитокиновый шторм» (3).
Клиническим отражением данного патологического состояния является развитие вирусного сепсиса, тяжелой дыхательной недостаточности (ДН), ДВС-синдрома, с последующим присоединением вторичной инфекции с исходом в полиорганную дисфункцию (4).
С самого начала второй волны пандемии было видно, что тяжесть течения заболевания и летальность значительно выше, чем в период весны 2020 года.
Цель исследования - анализ течения второй волны новой коронавирусной инфекции COVID-19, выявление особенности клинико-лабораторных показателей в группах больных, отличающихся по степени тяжести, анализ осложнений и эффективности отдельных методов лечения.
Материалы и методы. За период второй волны пандемии в стационар ФГБУ «Клиническая больница №1» поступило 1093 больных COVID-19. В интенсивной терапии нуждались 167 больных (15,3%). Умерло 67 больных (6,1%). Средний возраст больных, лечившихся только в инфекционных отделениях, составил 62,0+13,8 года, в отделении интенсивной терапии – 72,7+12,5 года, а умерших – 79,0+9,3 лет. Средний индекс массы тела (ИМТ) составлял 29,3+5,4 кг/м2. Пациенты госпитализировались в среднем на 8+4 день болезни. В другие стационары по организационным причинам были переведены 23 больных, 14 из них - в первый день лечения.
Лечение больных было организовано на основе Временных методических рекомендаций Министерства здравоохранения РФ, версии 9 от 26.10.2020 г.: «Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19)» (5).
На протяжении всего периода нахождения в стационаре все больные получали комплексную лекарственную терапию, направленную на лечение основного и сопутствующих заболеваний, а также на коррекцию состояний, обусловленных тяжестью течения заболевания и проводимым лечением.
В зависимости от стадии процесса и тяжести заболевания по показаниям назначались лекарственные средства из разных фармакологических групп, в том числе противовирусные и антибактериальные препараты, антикоагулянты, препараты из группы моноклональных антител (ингибиторы интерлейкина-6 (ИЛ-6), блокаторы рецепторов ИЛ-6, ингибиторы интерлейкина 17А), препараты витамина С, антиоксиданты (Мексидол), ингибитор ксантиноксидазы (Аллопуринол), муколитики, бронходилататоры, противокашлевые, имунофан, серотонин, инфузионная терапия в объеме 1000-1500 мл в сутки.
Из общего количества больных, которые находились на лечении в стационаре 57 (5,4%) больным в дополнение к таргетной терапии было проведено переливание плазмы реконвалесцентов (ПР). Основными показаниями для переливания ПР были: сатурация <95% на воздухе, количество лимфоцитов <1.2•109/л, отсутствие динамики или отрицательная динамика на фоне проводимой терапии, тяжёлая коморбидная патология, которая потенциально ухудшала течение и исходы заболевания. Всего было выполнено переливание 58 доз ПР. При оценке динамики дыхательной недостаточности исходно 91,2% больным требовалась дополнительная ингаляционная поддержка кислородом и 8,7% больным – неинвазивная или инвазивная вентиляция легких. Несмотря на переливание ПР у 24,5% больных было отмечено нарастание ДН, что потребовало перевода на более «агрессивную» респираторную поддержку. У 28,8% больных, несмотря на переливание ПР, развилась отрицательная динамика течения заболевания, что потребовало их перевода в отделении анестезиологии-реанимации (ОАР). Летальность в группе составила 17,5%.
Статистическому анализу подвергнуто 1052 больных, из общей группы исключили тех больных, у которых койко-день был 1-2 дня. Всех больных разделили на три группы. 1-ю группу («Терапия») составили 885 больных, которым не понадобилась интенсивная терапия (ИТ), 2-ю группу («ИТ-выжившие») – 102 выживших больных, которым проводили ИТ и 3-ю группу («ИТ-умершие») составили 65 умерших в ОАР.
Статистический анализ данных выполнен с использованием приложения MicrosoftExcel и пакета Statistica 10 for Windows (StatSoftInc., USA). Количественные переменные описывались следующими статистическими показателями: числом больных, средним арифметическим значением (М), стандартным отклонением от среднего арифметического значения (d), 25-ым и 75-ым процентилями, медианой. Качественные переменные описывались абсолютными и относительными частотами (процентами). Различия считались статистически значимыми при достигнутом уровне p<0, 05.
Для количественных переменных проводился тест на нормальность распределения. Оценка полученных результатов исследования проводилась с использованием методов статистического анализа: c2-критерия Пирсона, непарного t-критерия Стьюдента. Если выборки из переменных не соответствовали нормальному закону распределения, применялись непараметрические тесты: U-тест по методу Манна-Уитни, критерий Краскела-Уоллиса. Для определения взаимного влияния показателей использовали корреляционный анализ Спирмена.
Проведен поэтапный анализ течения заболевания в 1-й, 3-й, 5-й, 7-й и 10-й дни стационарного лечения, учитывая, что средний койко-день всех больных составил 13+ 5,3 дней.
Результаты и их обсуждение.
Анализ течения инфекции в 1-й группе (n=885). Возраст больных – 62+13,8 лет. При поступлении больные имели 4 балла по шкале NEWS. Средний койко-день - 12,8+3,7. Кроме базовой медикаментозной терапии, все больные занимались дыхательной гимнастикой с ПДКВ = + 8-10 см вод.ст., получали ингаляции фитонцидов и физиотерапевтические процедуры. Выписывали больных при отрицательном ПЦР-тесте к РНК SARS-CoV-2 в мазке из зева и носа и SpO2 >94% при дыхании воздухом, тенденции к нормализации основных провоспалительных показателей крови, стойком улучшении клинической картины.
Анализ течения инфекции во 2-й группе (n=102).
Средний возраст больных - 68,7+12,6 лет. ИМТ=30,77+6,05 кг/м2. Больные поступали в стационар в среднем на 8-й день болезни. Средний койко-день 19+7 дней. По шкале NEWS при поступлении состояние оценено 6+2 баллов, а на следующих этапах исследования – 4-5 баллов. При анализе объема поражения легочной ткани ориентировались на данные компьютерной томографии (КТ). По объему поражения легочной ткани больные распределились следующим образом: КТ-1 – 9 чел. (8,8%), КТ-2 – 44 чел. (43,1%), КТ-3 – 33 чел. (32,4%) и КТ-4 – 16 человек (15,7%).
В отделение анестезиологии-реанимации (ОАР) поступили 46 больных (45%) сразу из приёмного отделения по тяжести исходного состояния с пятью и более баллами по шкале NEWS, 56 больных (55%) были переведены из инфекционных отделений в связи с нарастанием ДН. В ОАР дважды госпитализированы 15 больных (14,7%).
По шкале APACHE–II больные при поступлении оценены в 11,8+4,3 баллов, а на следующих этапах – в пределах 12,7-12,3 баллов. По шкале SOFA соответственно – 2,2 балла, а далее 1,4 – 1,1 – 1,5 и 0,9 баллов по этапам исследования.
Температура тела при поступлении в среднем была 37,8+0,70С, затем поэтапно снижалась до нормы, соответственно 37,3; 37,1; 36,9; 36,60С.
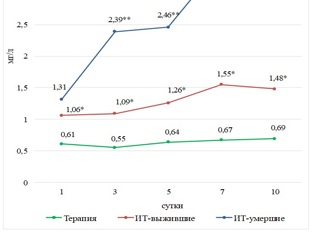
С-реактивный белок (СРБ) при поступлении был в среднем 80,27 (от 3 до 429) мг/л. Далее отмечалось стойкое снижение содержания СРБ - 41- 26-13-11 мг/л. Динамика ферритина была иной. При поступлении средние его значения были 870 (от 51 до 2633) нг/мл, затем возрастали на 3-е и 5-е сутки (1028 и 994 нг/мл соответственно) и к 10-м суткам снижались лишь до 952 нг/мл.
В большинстве случаев больные 2-й группы получали промежуточные дозы антикоагулянтов – эноксапарин натрия по 40-60 мг 2 раза в сутки. При этом уровень Д-димеров был в пределах 5,01-2,95 мг/л.
В качестве патогенетической терапии больные этой группы получали препараты из группы моноклональных антител (ингибиторы интерлейкина-6 (ИЛ-6), ингибиторы интерлейкина 17А (ИЛ-17А) и/или блокаторы рецепторов ИЛ-6), а также ингибитор янус-киназы. Средние значения ИЛ-6 на фоне проводимой терапии снижались с 1-х до 5-х суток от 353 до 150 пг/мл, на 7-й день повышались до 215пг/мл, а к 10 дню снижались до 90 пг/мл.
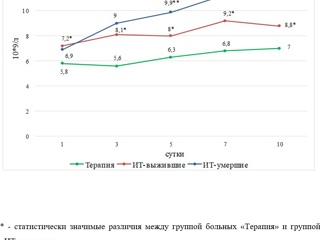
Количество лейкоцитов в крови оставалось в пределах нормальных значений до 5-х суток, а с 7-х суток отмечено их повышение до 9-10 х 109/л.
Количество лимфоцитов оставалось ниже нормы весь период наблюдения, а с 7-х суток их значения были на уровне 1,16 х 109/л. Количество тромбоцитов весь период наблюдения оставалось в пределах 208+82 – 276+104 х 109/л. Средние значения эритроцитов, билирубина, креатинина и мочевины оставалось в пределах нормальных значений.
Респираторную поддержку проводили согласно рекомендациям Федерации анестезиологов-реаниматологов России (2). Ингаляции О2 в этой группе было достаточно 49 больным, но 26 из них получали поток кислорода до 30 л/мин через носовые канюли и лицевую маску одновременно. Высокопоточную оксигенотерапию (ВПОТ) до 60 л/мин через назальную канюлю получали 26 больных, неинвазивную вентиляцию легких (НИВЛ) – 20 больных и ИВЛ- 7 больных.
Гипоксемия у больных сохранялась весь период наблюдения. Сатурация кислорода в крови при поступлении была 89+7%, на следующих этапах несколько выше и составляла 91-92% (см. табл. 2). Индекс оксигенации (ИО) при поступлении был в среднем 186 (от 52 до 374) мм рт. ст. К 3-м суткам нахождения в стационаре ИО снижался до 114 мм рт. ст., затем повышался, и к 10-у дню составил в среднем 264 мм рт. ст.
В 3-й группе лечилось 65 человек, 21 из них при поступлении в стационар госпитализированы сразу в ОАР, а 44 были переведены из инфекционных отделений в связи с нарастанием ДН. ИМТ=29,1+5,2. Средний койко-день был несколько выше и составил 15,1+7,8 дней, хотя в стационар они поступали раньше, в среднем на 6+3 сутки. По шкале NEWS при поступлении больные оценены в среднем на 6+2 баллов, затем по этапам соответственно 6-8-8 и 9 баллов к 10 дню нахождения в стационаре.
В последнее время все шире применяются методики респираторной поддержки, помогающие отсрочить перевод пациента на искусственную вентиляцию легких (ИВЛ). Расширились показания к применению ВПОТ через носовые канюли, НИВЛ через маску и цилиндр. У наших больных мы стремились как можно дольше избегать ИВЛ. Критериями перевода на ИВЛ считали невозможность поддержания SpO2 выше 92%, сопровождающееся нарушением сознания и гемодинамики, а также появление пролежней от лицевых масок и выраженного отека мягких тканей лица. В большинстве случаев трахеостому накладывали в первые двое суток от начала ИВЛ.
Ингаляции О2 было достаточно 5 больным, они получали поток кислорода до 30 л/мин. ВПОТ получали 3 больных, НИВЛ– 10 больных и ИВЛ - 47 больных.
В этой группе только у 6 больных не было показаний к проведению таргетной терапии. Тоцилизумаб (Актемра) получили 37 больных, олокизумаб (Артлегия) – 41 больной, барицитиниб (Олумиант) – 7 больных, нетакимаб (Эфлейра) – 19 больных. 13 больных получили по два этих препарата, а 5 – по три.
Больные этой группы были значительно тяжелее при поступлении. По шкале APACHE –II они оценены 15,7+4,2 баллов и по этапам – 15,3-16,6-17,7-16,7 баллов. По шкале SOFA также значения были выше, чем в группе выживших, но получавших ИТ в ОАР и по этапам соответственно равнялись 3,4-2,5-2,9-3,0-2,7 балла.
Степень поражения легких отражает тяжесть состояния больных, и она распределилась следующим образом: КТ-1 – 1 больной, КТ-2 - 26 больных, КТ-3 – 32 больных и КТ-4 – 6 больных. Поражение легких в объеме КТ-3 и КТ-4 в этой группе было у 59% больных, во 2-й группе их было только 48,1%. Это подтверждается более низкими цифрами SpO2 в этой группе, которая – ниже 90% (см. таб. 2).
Температура тела при поступлении в среднем была 37,7+0,7оС, а далее на этапах – 37,0+0,4оС.
Уровень лейкоцитов крови был слегка повышен при поступлении и затем повышался с каждым этапом исследования: 8,22-10,29-11,43-14,22-16,1 х109/л. Абсолютное количество лимфоцитов оставалось низким на всех этапах: 1,24-0,85-0,90-1,0-1,05 х109/л.
Уровень тромбоцитов крови в течение всего периода наблюдения был в пределах нормальных значений от 194+77 до 227+86 х 109/л, что свидетельствовало об адекватной дозе используемых антикоагулянтов.
За весь период исследования в пределах нормы оставались эритроциты крови –4,42-4,62 х 1012/л, билирубин – 14,03 – 16,9 мкмоль/л. Несколько выше нормы были значения креатинина: 108+68 - 135+80 мкмоль/л и мочевины: 12,1+8,1 - 13,2+ 9,8 ммоль/л, что свидетельствовало о наличии почечной недостаточности (дисфункции) и гиперкатаболизме.
Содержание СРБ при поступлении было выше, чем в других группах, но на фоне лечения существенно снижалось (см. рис. 1).
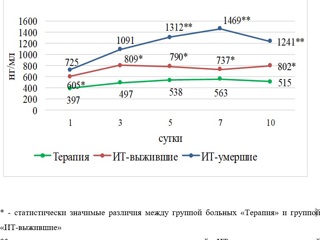
Ферритин в среднем на всех этапах исследования был высоким, более 1000 нг/мл (от 1065 до 1462 нг/мл), достоверно отличался от других групп (см. рис. 2.).
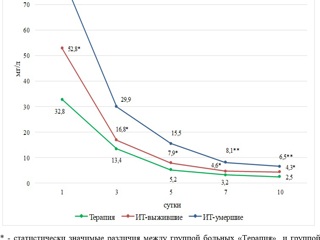
Содержание Д-димеров на фоне приема промежуточных доз антикоагулянтов (эноксапарина) поэтапно нарастали и достоверно отличались от показателей больных 1-й и 2-й групп. Разнонаправленная динамика в виде повышения уровня Д-димеров (см. рис.3) и снижения количества тромбоцитов свидетельствует о прогрессировании расстройств микроциркуляции. Если это сопровождается прогрессированием гипоксии, то следует задуматься о проведении тромболизиса даже в отсутствии данных о тромбозах в легочных артериях. По опыту лечения в первую волну пандемии проведенный тромболизис у отдельных больных в первые две недели заболевания давал быстрый эффект повышения оксигенации крови, хотя и сопровождался повышением Д-димера. Малое количество таких наблюдений не позволяет рекомендовать данный метод для широкого применения, но эти исследования следует продолжить.
Активизация вторичной бактериальной флоры и рост лейкоцитоза отмечался с 5-6 дня стационарного лечения, что соответствовало 11-14 дню от начала заболевания. Динамика медианы лейкоцитов в группах видна на рис. 4.
Высокий уровень ИЛ-6 свидетельствовал о тяжести цитокинового шторма. В 3-й группе среднее значение ИЛ-6 при поступлении в стационар было 495 пг/мл (от 3,6 до 5115 пг/мл), затем на 3-5-7-й день снижалось и было соответственно 454-364-323 пг/мл, а к 10-у дню повышалось до 866 пг/мл (от 22 до 5112 пг/мл). У выживших пациентов ОАР данный показатель не превышал в среднем 350 пг/мл.
Степень тяжести больных была прямо пропорциональна поражению легких (табл. 1), в первой группе была достоверно ниже, чем во 2-й и 3-й.
Признак | Группа I | Группа II | Группа III | р |
Тяжесть поражения легких по КТ (в баллах) | 1.5+0.7 N=867 | 2.5+0.9* N=102 | 2.7+0.7* N=65 | p I-III <0.001 p I-II <0.001 |
Особый интерес представляет характер респираторной поддержки у всех 167 больных, получающих ИТ, и каков итог этих видов лечения. Мы придерживались тактики использовать максимальные возможности всех видов респираторной поддержки до интубации трахеи. Только ингаляции кислорода было достаточно 55 больным (32,9%), из них 29 больным требовался поток О2 15-30 л/мин - применяли одновременную подачу его через носовые канюли и лицевую маску. В этой группе умерли 5 человек. Причиной смерти у них была не дыхательная недостаточность. Двое умерли от эрозивных кровотечений с образованием огромных межмышечных гематом. У двоих больных диагностированы ТЭЛА, инфаркт миокарда 2 типа и один умер на фоне ПИКС, прогрессирования ХСН, ХИГМ, ХБП с ОПН.
ВПОТ до 60 л/мин проведена 29 (17,4%) больным, из них умерли трое. У двоих смерть вызвана эрозивным (спонтанным) кровотечением в мягкие ткани с большой кровопотерей, у одного – амилоидоз миокарда, почек и тонкой кишки.
НИВЛ через лицевую маску проведена 30 (17,9%) больным, 10 из них умерли.
ИВЛ как последний этап респираторной терапии проводили 53 (31,7%) больным, из которых выжили только 7 (13,2%).
При анализе SpO2 (см. табл. 2) кроме первого дня группы имели достоверные статистические различия. Данный показатель пропорционален тяжести состояния больных, он был значительно ниже во 2-й и 3-й группах.
SpO2 в 1-й, 3-й, 5-й, 7-й и 10-й дни лечения | 1 группа n= 885 | 2 группа n= 102 | 3 группа n=65 | р (сравнение 1 и 2 групп) Критерий Стьюдента | р (сравнение 2 и 3 групп) Критерий Стьюдента |
SpO21, %, (M+σ) | 93,1+2,3 | 89,2+6,2 | 87,7+7,8 | 0,001 | 0,367 |
SpO23, %, (M+σ) | 94,6+2,1 | 91,3+5,3 | 88,5+7,5 | 0,001 | 0,004 |
SpO2 5, %, (M+σ) | 94,7+2,4 | 91,2+6,3 | 86,6+9,5 | 0,001 | 0,001 |
SpO2 7, %, (M+σ) | 95,1+2,2 | 91,9+4,9 | 87+8,9 | 0,001 | 0,001 |
SpO2 10, %, (M+σ) | 95,2+2,0 | 92,3+4,5 | 85,9+8,4 | 0,001 | 0,001 |
Прогрессирование ДН со снижением SpO2 ниже 90% порой протекает незаметно для больного, т.к. наступает энцефалопатия и он часто не может оценить свое состояние. Это требует регулярного измерения SpO2 на ранних этапах заболевания, особенно у больных без мониторного наблюдения. Снижение SpO2 на фоне лихорадки чаще всего свидетельствует о начале «цитокинового шторма». В это время, после исключения бактериальной инфекции, следует немедленно начать терапию блокаторами ИЛ-6 и решать вопрос о показаниях для интенсивной терапии.
Мы провели анализ эффективности тоцилизумаба (Актемра) у 50 больных ОАР из расчета 4-8 мг/кг/введение в сочетании с ГКС. Все больные нуждались в повторном введении препарата, согласно действующим рекомендациям. Эффективность такого лечения оценивали по динамике лабораторных показателей и данным КТ в начале и в конце лечения. При статистической обработке данных (табл. 3) видно, что среди больных, получавших моноклональные антитела интерлейкина, в конце лечения степень поражения легких у умерших пациентов была достоверно выше, чем у выздоровевших, хотя исходно тяжесть поражения легких у них была несколько ниже.
Признак | Выжившие | Умершие | р |
тяжесть поражения легких по КТ (в баллах) в начале лечения | 2.5+0.9 N=19 | 2.2+0.8 N=17 | 0.232 |
тяжесть поражения легких по КТ (в баллах) в конце лечения | 2.4+0.8 N=18 | 3.7+0.7 N=9 | 0.001 |
Различия статистически значимы при достигнутом уровне p<0,05.
Таким образом, увеличение повреждения легочной ткани после проведенной таргетной терапии моноклональными антителами, сопровождающееся снижением уровня СРБ, свидетельствует о прогрессировании процесса и большой вероятности летального исхода. У части умерших после введения тоцилизумаба СРБ эффективно снижался у всех больных, но сохранялись высокие цифры ИЛ-6. Возможно, это связано с блокированием рецепторов и накоплением ИЛ-6, в таком случае показано применение глюкокортикоидов или для экстракорпоральных методик, направленных на удаление избыточных продуктов воспаления.
Среди 67 умерших у 10 имели место эрозивные кровотечения в мягкие ткани брюшной и грудной стенок с образованием огромных межмышечных гематом, требовавших гемотрансфузий. Обращаем внимание, что у этих больных до развития кровотечений антикоагулянты применялись в промежуточных дозах – эноксапарин натрия по 40-60 мг 2 раза в сутки. С целью остановки кровотечения одной больной проведена селективная ангиография ветвей левой и правой общих бедренных артерий, эндоваскулярная эмболизация левой и правой нижних эпигастральных артерий по поводу спонтанной гематомы предбрюшинного пространства.
Выводы.
- Факторами неблагоприятного течения и исхода заболевания у больных COVID-19 являются: уровень ИЛ-6 более 350 пг/мл, ферритина – более 1000 нг/мл.
- Снижение СРБ у тяжелых больных не коррелирует с улучшением состояния и не является достоверным критерием подавления «цитокиновой бури». Тяжесть состояния и прогноз в большей степени коррелируют с уровнем интерлейкина-6.
- Стойкое повышение Д-димера до 3,5-5 мг/мл и выше в сочетании с гипоксемией дает повод к обсуждению вопроса о тромболитической терапии для предотвращения окклюзии малого круга кровообращения и блока микроциркуляции.
- Комбинированная респираторная терапия в сочетании с ВПОТ и НИВЛ позволяет у части больных избежать ИВЛ и связанных с ней осложнений.
- Большинству больным следует назначать промежуточные дозы антикоагулянтов, но в зависимости от клинической ситуации возможна их коррекция, как в сторону увеличения, так и в сторону уменьшения или временной отмены.
Список литературы
- Yang X, Yu Y, Xu J, Shu H, Xia J, Liu H, Wu Y, Zhang L, Yu Z, Fang M, Yu T, Wang Y, Pan S, Zou X, Yuan S, Shang Y. Clinical course and outcomes of critically ill patients with SARS-CoV-2 pneumonia in Wuhan, China: a single-centered, retrospective, observational study. Lancet Respir Med. 2020; 8(5): 475-481. doi: 10.1016/S2213-2600(20)30079-5.
- Hamming I., Timens W., Bulthuis M.L. et al. Tissue distribution of ACE2 protein, the functional receptor for SARS coronavirus. A first step in understanding SARS pathogenesis // J. Pathol. 2004. Vol. 203. P. 631-637.
- Huang C, Wang Y, Li X, Ren L, Zhao J, Hu Y. et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China. Lancet. 2020;395:497–506. doi: 10.1016/S0140-6736(20)30183-5.
- Пасько В.Г., Кутепов Д.Е., Гаврилов С.В., Глухова С.И., Устименко А.В., Журавлев С.В., Бояринцев В.В., Стеблецов С.В. Анализ эффективности лечения больных с новой коронавирусной инфекцией COVID-19. Лечение и Профилактика. 2020; 10(3): 5-10.
- Временные методические рекомендации МЗ РФ «Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19). (Версия 9 от 26.10.2020г)".
- Методические рекомендации Федерации анестезиологов и реаниматологов России «Анестезиолого-реанимационное обеспечение пациентов с новой коронавирусной инфекцией COVID-19» Ключевые положения. Версия 1 от 07 апреля 2020 года.
15 сентября 2021 г.
Ещё больше полезной информации на нашем Телеграм-канале