Представлен клинический случай редкого развития в лёгочной кисте плоскоклеточного рака
Рак лёгкого – одна из актуальнейших медицинских и социально-экологических проблем. Не менее актуальной и серьёзной задачей современной онкологии является раннее выявление и устранение фоновых заболеваний лёгких, таких как хронические специфические и неспецифические воспалительные процессы, свищи, пневмокониозы, аденомы бронхов, кисты лёгких.
Традиционно считается, что кисты любых локализаций – это доброкачественные патологические полости, заполненные воздухом или жидким содержимым и, как правило, не подвергающиеся злокачественному перерождению. Однако, в литературе описаны клинические наблюдения малигнизации кист молочной железы, яичников, почки, лёгкого и др.
Womack N.A. и Graham E.A. (1941) впервые обнаружили клетки метаплазированного бронхиального эпителия в стенке кисты лёгкого у 9-ти пациентов; на основании этого открытия учёные предположили, что плоскоклеточная метаплазия может способствовать озлокачествлению кисты лёгкого, то есть по сути является предраком [6]. West J.P. и Schoonhoven P.V. (1957) описали наблюдение выявления недифференцированного рака в стенке удалённой кисты лёгкого у 34-летней женщины; спустя 3 месяца после операции больная умерла вследствие прогрессирования опухоли [5]. Bauer S. (1961) сообщил о диагностировании сочетания плоскоклеточного и овсяноклеточного рака в бронхогенной кисте, удалённой у 30-летнего мужчины [1]. Usui Y. и соавт. (1991) выявили клетки плоскоклеточного рака de novo (без предшествующей метаплазии) в стенке кисты удалённой нижней доли правого лёгкого у 45-летнего мужчины [4]. M. de Perrot, J.-C. Pache, A. Spiliopoulos (2001) описывают пациента с бронхиоло- альвеолярным раком, выявленном в стенке бронхогенной кисты [2]. Segawa Masataka и Kusajima Yoshinori (2003) приводят следующее наблюдение: у 75-летнего мужчины при компьютерно-томографическом исследовании органов грудной клетки в нижней доле правого лёгкого определялась киста больших размеров. При трансбронхиальной биопсии Б-10 диагностирована аденокарцинома. Больному была выполнена нижняя лобэктомия справа с прикорневой и медиастинальной лимфодиссекцией. При гистологическом исследовании в удалённой доле лёгкого находилась киста размерами 8.0 х 6.5 х 6.0 см, стенка которой была представлена клетками нормального реснитчатого призматического эпителия, атипического бронхиального эпителия, фиброзной ткани и аденокарциномы in situ [3].
Представляем собственное клиническое наблюдение постепенного развития (на протяжении 4-х лет) плоскоклеточного рака в солитарной кисте нижней доли правого лёгкого.
Б о л ь н а я Г., 69 лет, госпитализирована в хирургическую клинику Российского научного центра рентгенорадиологии 20.11.2007 г. с жалобами на одышку при физической нагрузке, периодический сухой кашель, общую слабость.
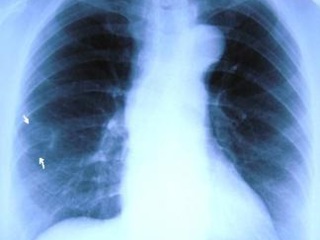
Анамнез заболевания: В марте 2003 г. у больной при профилактической рентгенографии органов грудной клетки в нижней доле правого лёгкого была выявлена кольцевидная тонкостенная полость неправильно округлой формы, с пониженной прозрачностью, с незначительно гиперинтенсивным «ободком», размерами 3.5 х 2.5 см – солитарная воздушная киста. В последующем ежегодно проводилось динамическое рентгенологическое наблюдение: диаметр кисты оставался прежним (3.5 см) (Рис. 1). В мае 2007 года при очередном контрольном рентгенологическом исследовании отмечена отрицательная динамика – увеличение тени образования до 7 см и утолщение стенок кисты – заподозрен рак; дважды была выполнена фибробронхоскопия - материала для патоморфологического исследования получить не удалось. Больная направлена в РНЦРР.
Из анамнеза жизни: больная курит более 40 лет, по 15-20 сигарет в день. Родной брат больной умер от рака лёгкого в 1983 году. Сопутствующие заболевания: хронический обструктивный бронхит, эмфизема лёгких, пневмосклероз; ишемическая болезнь сердца: атеросклероз аорты, коронарных сосудов, атеросклеротический кардиосклероз; гипертоническая болезнь II-ая стадия.
При поступлении: состояние больной удовлетворительное. Кожные покровы и видимые слизистые оболочки нормальной окраски. Периферических отёков нет. Периферические лимфатические узлы не пальпируются. Аускультативно дыхание везикулярное, ослаблено справа в нижних отделах, хрипов нет. Тоны сердца аритмичные, приглушены. Пульс 72 уд/мин. АД 140/80 мм. рт. ст.
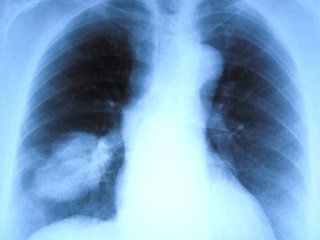
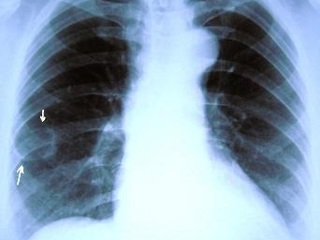
Рентгенография органов грудной клетки: В S6 нижней доли правого лёгкого определяется тень патологического образования, широко прилежащая к грудной стенке, неправильно округлой формы, неоднородной структуры, с неровными нечёткими контурами, до 7 см в диаметре, с «дорожкой» усиленного лёгочного рисунка к корню правого лёгкого. Корни лёгких структурны. Диафрагма имеет обычное расположение. Лёгочный рисунок умеренно диффузно усилен и деформирован. Тень сердца и аорты в пределах возрастной нормы. Заключение: Учитывая анамнестические данные (воздушная киста 6-го сегмента правого лёгкого с 2003 г.), рентгенологическая картина соответствует развитию рака в кисте (Рис. 2).
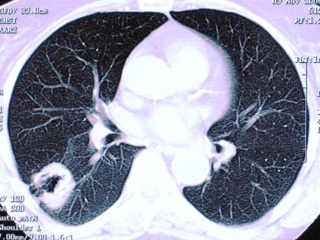
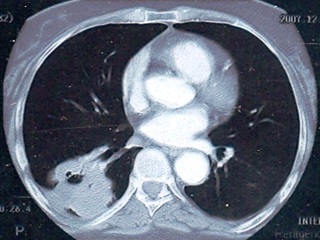
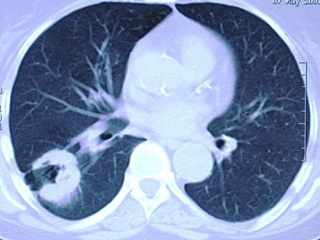
При рентгеновской КТ с внутривенным болюсным контрастированием в нижней доле правого лёгкого субплеврально в S6 и прилежащих отделах S9 выявляется дополнительное образование с неровными контурами, размерами 51 х 62 мм, с наличием в толще полости распада 15 мм. Образование прилежит к утолщенной междолевой плевре, с реакцией костальной плевры. Окружающая паренхима уплотнена. К образованию подходит Б-6, обрываясь в дистальных отделах образования; на фоне нижнего края образования визуализируются суженые и деформированные бронхи пирамиды. После введения контрастного препарата отмечается активное его накопление в образовании. На остальном протяжении лёгкие без очаговых изменений. По сравнению с представленными данными КТ от 09.11.06 и 07.05.07 (Рис. 3) отмечается отрицательная динамика в виде увеличения размеров образования (с 35 мм до 51 мм) и увеличения полости распада (с 10 мм до 15 мм), увеличение его распространения к корню с вовлечением бронхов. Заключение: Периферическое с распадом образование нижней доли правого лёгкого (Рис. 4).
При фибробронхоскопии: патологии гортани, трахеи и бронхов не выявлено. Произведена brush-биопсия и трансбронхиальная биопсия VI-го сегментарного бронха правого лёгкого с получением 2-х фрагментов ткани.
При цитологическом исследовании мазков полученного материала: на фоне бронхиального эпителия и эритроцитов обнаружены разрозненные и комплексы полиморфных клеток, со светлой цитоплазмой, дву – и многоядерные клетки. Заключение: Цитологическая картина железистого солидного рака. При гистологическом исследовании биоптата – элементов злокачественной опухоли не обнаружено.
Рис. 1. Рентгенограмма органов грудной клетки больной Г., 69 лет, прямая проекция: слева – от 20.07.2004, справа – от 10.08.2005.
Рис. 2. Рентгенограмма органов грудной клетки больной Г., 69 лет, прямая проекция (от 29.11.2007).
УЗИ органов брюшной полости, забрюшинного пространства и периферических лимфоузлов: Выявлены кисты правой почки (24 и 26 мм). Другой патологии не отмечено.
Клинический диагноз: Периферический рак, развившийся в кисте нижней доли правого лёгкого, T3N0M0.
При функциональном исследовании сердечно-сосудистой, дыхательной и других систем организма противопоказаний к хирургическому лечению не выявлено.
18.12.2007. произведена операция нижняя лобэктомия справа. Во время операции в толще С-6 с переходом на С-9 определяется плотная бугристая опухоль, размерами 6 х 7 х 6 см с втяжением над ней висцеральной плевры. В корне нижней доли пальпируются лимфатические узлы от 1 до 2 см, такие же лимфоузлы в области бифуркации трахеи. Нижняя доля удалена вместе с лимфоузлами корня и бифуркации трахеи.
Послеоперационный период протекал без осложнений.
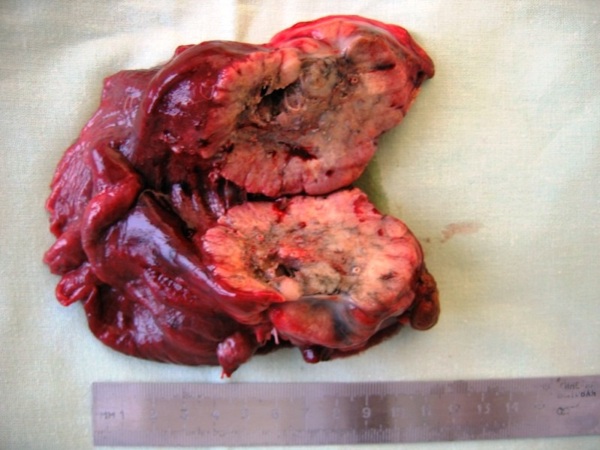
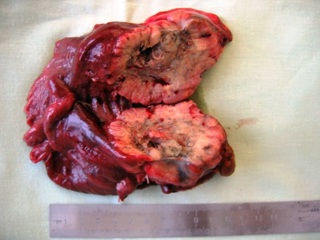
При гистологическом исследовании №23451-30-23480: В удалённой нижней доле правого лёгкого определяется узел с ровными границами и нечёткими контурами серо-белого цвета, диаметром до 6 см, на разрезе пёстрого цвета, с многочисленными кровоизлияниями и полостью. Вокруг полости очаги распада жёлто-зелёного цвета. Опухолевый узел прорастает сегментарные бронхи и врастает в висцеральную плевру ткани лёгкого. В корне доли лёгкого 4 л/узла серо-белого цвета (Рис. 5). Микроскопическое описание: Опухолевый узел представлен умереннодифференци- рованным плоскоклеточным раком с полостью распада, стенкой полости является некротизированная опухолевая ткань с воспалительной инфильтрацией и кровоиз- лияниями, элементов стенки кисты в полости не обнаружено. Опухоль прорастает стенки сегментарных и долевого бронхов, врастает в висцеральную плевру. Метастазы рака в 3-х прикорневых лимфатических узлах и в 1 бифуркационном лимфоузле, остальные л/узлы с гиперплазией лимфоидной ткани.
Рис. 3. Компьютерные томограммы органов грудной клетки больной Г., 69 лет: слева – от 09.11.2006, справа – от 07.05.2007.
Рис. 4. Компьютерная томограмма органов грудной клетки больной Г., 69 лет (от 06.12.2007).
Учитывая данные гистологического исследования установлен заключительный диагноз: периферический рак нижней доли правого лёгкого с распадом pT3N2M0.
В плане комбинированного лечения больной проведена послеоперационная дистанционная гамма-терапия в РОД 3 Гр, СОД 36 Гр.
Таким образом, в проиллюстрированном нами наблюдении произошла малигнизация солитарной воздушной кисты нижней доли правого лёгкого и развитие плоскокле- точного рака, с прорастанием всех её стенок, сегментарных бронхов, висцеральной плевры, с метастазированием в прикорневые и бифуркационный лимфатические узлы.
Рис. 5. Удалённая нижняя доля правого лёгкого на разрезе через опухоль.
Проанализировав приведённые наблюдения, мы пришли к выводу, что у больных с длительно существующими кистами лёгких и экзогенными факторами риска (табакокурение, контакт с канцерогенными химическими веществами на производстве, радиационная контаминация) имеется высокий риск развития злокачественной трансформации кисты и развития рака лёгкого, что требует диспансерного наблюдения, проведения ежегодных рентгенологических исследований и фибробронхоскопии с морфологическим исследованием материала, полученного из дренирующего бронха. При подозрении на малигнизацию кисты следует провести хирургическое лечение – атипичную резекцию лёгкого вместе с кистой со срочным морфологическим исследованием. При выявлении злокачественного перерождения кисты лёгкого объём операции должен быть расширен до лобэктомии.
ЛИТЕРАТУРА
1. Bauer S. // Dis Chest – 1961 – 17; 645-659.
2. M. de Perrot, J.-C. Pache, A. Spiliopoulos. // Thorac cardiovasc Surg. – 2001 – 49; 184-185.
3. Segawa Matasaka, Kusajima Yoshinori. // Journal of the Japanese Association for Chest Surgery. – 2003 – vol.17; no.1; pages. 72-76.
4. Usui Y., Takabe K., Takayama S., Miura H., Kimula T. // Chest – 1991 – Vol 99, p. 235-236.
5. West J.P., Schoonhoven P.V. // Surgery. – 1957 – 42; 1071-76. 6. Womack N.A, Graham E.A. // Am. J. Pathol. – 1941 – 17; 645-659.
30 июня 2022 г.
Источник: https://www.elibrary.ru/item.asp?id=12195014
Ещё больше полезной информации на нашем Телеграм-канале