За время наблюдения и лечения состояние больной со значительной положительной динамикой, нарушения ритма не рецидивировали, симптомы сердечной недостаточности компенсированы, расширение двигательного режима.
Пациентка Б, 54 лет, поступила в ОРИТ по поводу нестабильной стенокардии с дискомфортом за грудиной и в области сердца, с симптомами нарастающей сердечной недостаточности.
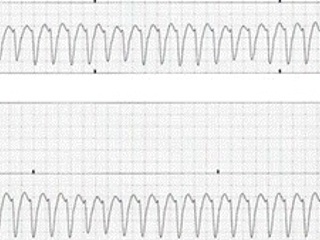
В анамнезе пароксизмальная форма мерцательной аритмии на терапии сотагексалом. Через короткий промежуток времени после поступления в отделение отмечался эпизод фибрилляции желудочков (ФЖ) с нарушением гемодинамики, потерей сознания, проводилась ЭИТ с положительным эффектом, через сутки рецидив нарушения ритма – пароксизм желудочковой тахикардии (ЖТ), также купирован ЭИТ.
В отделении проведено обследование: эхокардиография, компьютерная томография органов грудной клетки с контрастированием и коронарография. Коронарная патология и ТЭЛА как возможные причины ФЖ были исключены. Консультирована аритмологом.
ЭКГ: Синусовый ритм. ЧСС 64 в мин. Имеет место изменение конечной части желудочкового комплекса, увеличение интервала QT с тенденцией к уменьшению на серии ЭКГ.
Эхо-КГ: Выраженная гипертрофия миокарда МЖП и верхушечных сегментов передней и боковых стенок без внутрижелудочковой и обструкции ВТЛЖ в покое. Относительное расширение полости левого предсердия. Уплотнение аортальных створок и аорты. ДДЛЖ I степени. Снижение сократимости гипертрофированной МЖП на фоне гиперкинеза ЛЖ.
КАГ: ПКА сужена в устье на 40%. Тип КК правый.
Диагноз: Гипертрофическая кардиомиопатия. Пароксизмальная форма мерцательной аритмии, вне пароксизма. Пароксизм желудочковой тахикардии с переходом в ФЖ от 11.03.14 г. от 12.03.14 г. /купированы ЭИТ/. НК IIА. НК III ФК (NYHA). Сердечная астма от 11.03.14 г. /купирована/.
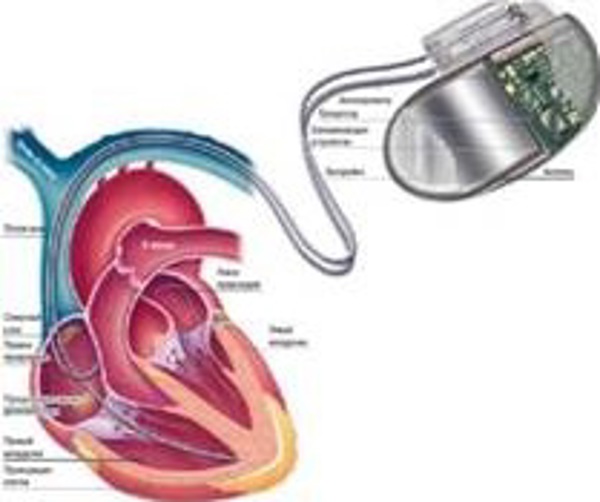
Проведен консилиум специалистов: т.к. у больной имеет место удлиненный QT (по поводу пароксизмальной формы МА принимала соталекс 160 мг 2 раза), учитывая необходимость антиаритмической терапии для контроля ритма, высокий риск жизнеугрожающих нарушений ритма, решено имплантировать однокамерный ИКД. За время наблюдения и лечения состояние больной со значительной положительной динамикой, нарушения ритма не рецидивировали, симптомы сердечной недостаточности компенсированы, расширение двигательного режима.
Пациентка переведена в отделение кардиологии и в дальнейшем благополучно выписана на амбулаторный этап лечения.
24 марта 2015 г.
Ещё больше полезной информации на нашем Телеграм-канале