Данная работа представляет собой систематический обзор литературы Национальной медицинской библиотеки США по теме «кардиопатии, обусловленные воздействием химиотерапии и лучевой терапии». В обзор включены все источники, найденные по ключевым словам: «cardiopathy-induced radiotherapy»
Введение
Совокупность изменений сердца под воздействием лучевой терапии получила название «радиационно-индуцированной болезни сердца», которая включает в себя целый комплекс изменений, возникающий в результате лучевого повреждения миокарда, перикарда, клапанного аппарата, коронарных артерий, проводящей системы сердца [21].
Таким образом, применение химиотерапии и лучевой терапии при лечении онкологических больных приводит к развитию хронической сердечной недостаточности (ХСН).
По результатам фармако — экономических анализов, на лечение ХСН в странах Европы и США ежегодно расходуется 1-2% всего бюджета здравоохранения, что в 5 раз превышает затраты, направленные на лечение всех форм злокачественных новообразований [Фомин И. В. и др. , 2006].
Кардиопатии, обусловленные радиотерапией
В последние десятилетия проблема поражений сердца вследствие радиотерапии приобрела новое значение, прежде всего в связи с существенным увеличением в современном мире числа лиц, подвергшихся радиационному воздействию, как локальному, так и общему. Это касается прежде всего пациентов с ходжскинской лимфой, для которых сердечно-сосудистые осложнения в последующие 30-40 лет после облучения являются основной причиной смерти, больных с раком лёгкого, молочной железы (чаще левостороннего), пациентов, перенёсших трансплантацию, сочетающиеся с тотальным облучением [1, 2, 21].
В настоящее время минимальный порог эффективной лучевой дозы безопасной для сердца не известен. В большинстве случаев стандартная суммарная доза облучения для пациентов с лимфомой Ходжкина составляет 30Гр, для пациентов с раком молочной железы 45-50Гр, и между величиной суммарного облучения и сердечной заболеваемостью последующие годы существует прямая пропорциональная зависимость. С дозой облучения напрямую связана продолжительность жизни больного, которая снижается в результате ускоренного прогрессирование коронароатеросклероза, фиброзных изменений клапанов (чаще левосторонних), перикарда с возникновение фибринозного, реже экссудативного плеврита, самого миокарда с развитием диастолической дисфункции и скорейшего развития терминальной ХСН. [3-5]
В тоже время анализ заболеваемости ССЗ у людей, выживших после взрыва атомной бомбы и многолетнее наблюдения за ликвидаторами аварии на Чернобыльской АЭС показали, что даже малые дозы облучения 1 Гр и менее способны повлиять на состояние сердечной мышцы. Множество исследований показывают, что радиационное облучение области сердца в любой дозе представляет риск для возникновения сердечных событий [ 6].
Постлучевая кардиомиопатия — это гетерогенное заболевание, характеризующиеся дозозависимым прогрессирующим снижением сократительного резерва миокарда, снижением ФВ ЛЖ, повышением жёсткости сердца как за счёт миокарда, так и за счёт перикарда и преждевременной смертью [1].
Патогенез
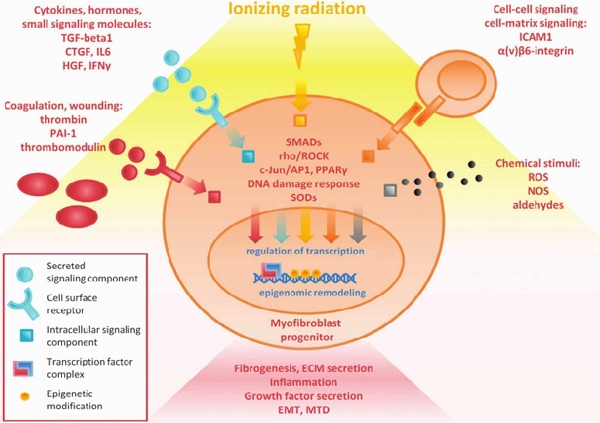
Механизм развития (Рисунок 3) постлучевых повреждений полностью не изучен, но известно, что ионизирующие облучение приводит к микроваскулярным нарушениям, повреждению эндотелия с повышением проницаемости сосудистой стенки, микротромбозу со снижением количества функционирующих капилляров — всё это является следствием запуска воспалительного ответа и причиной активации фиброзного замещения кардиомиоцитов. В миокарде увеличивается содержание коллагена I и III типов, которые вызывают снижение эластических свойств мышцы, повышая конечно-диастолическое давление [7].
Радиационные повреждения сердца включают в себя остро и хронически протекающие изменения. Сразу же после облучения повреждённые эндотелиоциты высвобождают факторы адгезии и пролиферации, активируются клетки воспаления с выделением провоспалительных цитокинов, таких как интерлейкины-1, 6, 8, фактор некроза опухоли-β, основной фактор роста фибробластов, инсулин-подобный фактор роста, соединительнотканный факторы роста, матриксные металлопротеазы разрушающие базальную мембраны сосудов, происходит активацию проонкогенов, c-myc и c-jun, которые поддерживают фиброз в тканях сердца [6, 21].
В позднем периоде происходят глубокие фибринозные изменения, протекающие десятилетия бессимптомно и приводящее в конечном счёте к развитию рестриктивной кардиопатией с умеренным снижением насосной функции ЛЖ или реже дилатационной с выраженными нарушениями показателей диастолической функции ЛЖ [8].
Важным моментом в развитии радио-индуцированной кардиопатии является её растянутое во времени развитие, что приближает её к антрациклинновой кардиопатии и предполагает наличие реорганизации многих белковых структур клетки, митохондриальных белков, повреждения митохондриальной ДНК и оксидативного стресса в её основе [9].
В патогенезе лучевой кардиопатии принимают участие уже известный гипоксия-индуцированный фактор1-α, интерлейкин-1, блокирование рецепторов которого как и в случае с воздействием Доксорубицина препятствует снижению ФВ, но при этом не оказывает влияние на процессы фиброза, ядерный фактор kappa B, представляющий собой белковый комплекс, регулирующий транскрипцию ДНК и участвующий в клеточном ответе на различные стрессовые воздействия, на оксидативный стресс в частности и выявленные недавно в качестве участников длительного асептического воспаления представители каликреин-кининновой системы, работающие посредством митоген-активируемых протеинкиназ [1].
Диагностика
При лучевом поражении сердца ЭКГ изменения обычно выражаются в неспецифических смещениях сегмента ST, низком вольтаже зубцов, появлении и прогрессировании нарушений ритма сердца, развитии внутрижелудочковых блокад, иногда атриовентрикулярных блокад, что, конечно, имеет лишь вспомогательное значения для диагностики кардиопатий.
Широко изучается выявление ЭХОКГ-признаков диастолической дисфункции, как наиболее ранних предвестников развития СН, однако в настоящее время отсутствуют практические руководства по раннему выявлению постлучевой кардиопатии с помощью показателей расслабления миокарда. Несмотря на это большинством экспертов поддерживает обязательное проведение ЭХОКГ спустя 10 лет после проведённой лучевой терапии в качестве мониторинга [2].
Натрий-уретические пептиды и тропонины могут быть использованы в качестве оценки степени лучевого повреждения миокарда, но опять-таки, определённых рекомендаций по их использованию в плане диагностики кардиопатий, обусловленных радиотерапией, не существует [117].
Главный приоритет в диагностике развивающегося интерстициального фиброза миокарда, основного морфологического проявления радиационного воздействия, принадлежит дорогостоящим методикам: МРТ с контрастным усилением, позволяющие выявить по эффекту задержки гадолиния признаки фиброза, происходящие после облучения средостения, перфузионная сцинтиграфия с 99mTс-МИБИ, однофотонная эмиссионная томография, способная визуализировать временные дефекты микроперфузии миокарда, попавшего под облучение, объём которых статистически коррелирует с лучевой нагрузкой [10-12].
В мировой литературе приводятся данные о применении радионуклиидной ангиографии, определение потребления миокардом кислорода в покое и при физической нагрузке в качестве скрининговых методов диагностики пациентов, прошедших радиотерапию, а также выявление радиационных повреждений сердца посредством обнаружения экстравазальных скоплений альбумина в миокарде [8, 13-17].
Радиопротекция и лечение
Современные методики лучевой терапии способствуют сокращению дозы облучения и уменьшению поля облучения, но неизвестно способствует ли это безопасности или просто оттягивает во времени проявление осложнений, так как, отсутствуют статистически достоверные данные, свидетельствующие об уменьшении долгосрочных событий.
К методикам, способствующим избежать повреждения сердца, относятся:
трёхмерное планирование облучения,
дыхательное стробирование с модуляцией интенсивности облучения,
использование свинцовых блоков для защиты сердца,
Техническое усовершенствование радиотерапевтической аппаратуры, развитие клинической дозиметрии, разработка предлучевой топометрии с использованием компьютерной техники служат основой повышения эффективности лучевой терапии при лечении опухолей. Наличие рентгеносимулятора, компьютерного томографа, возможность использования магнитно-резонансного и позитронного эмиссионного томографа позволяют весьма точно определить границы мишени, подлежащей облучению. Даже такая мелочь, как синхронизация лучевой терапии с дыханием, позволяет уменьшить дозу ионизирующего излучения в органах риска (сердце и лёгкие) и, тем самым, снизить вероятность развития лучевых осложнений.
Экспериментально на крысах были проведены попытки уменьшить лучевой воздействие на сердце путём синхронизации пучка облучения с сердечным циклом, тем самым оказывая воздействие в тот момент, когда миокард находится в состоянии относительной гипоксии [18].
На прогноз пациентов, подвергнутых радиотерапии, влияет возраст, так как известно, что риск поражения сердечно-сосудистой системы при радиационном облучении наиболее высок у лиц молодого возраста, перенесших радиотерапию до 40 лет облучение зоны средостения у детей и подростков, больных лимфогранулематозом, сопровождается ростом кардиальной смертности уже в течение первых пяти лет после облучения [10].
Сердечная смертность значительно увеличивается даже после облучения небольшой дозой в 5Гр в случае присоединения антракциклинов.
Несмотря на то, что радиационные поражения сердечно-сосудистой системы могут возникать в отсутствие факторов риска кардиологических заболеваний, необходимо помнить, что классические факторы риска (артериальная гипертензия, курение и гиперлипидемия) увеличивают риск прогрессирования радиационно обусловленных изменений сердца и требуют более агрессивной терапии [19].
Фармакологические методы предупреждения последствий лучевого воздействия в настоящее время не известны, но идут исследования в направлении препаратов, воздействующих на каликреин-кининовую систему. Так известно, что тучные клетки неожиданно оказывают протективную роль для сердца, посредством подавления активности эндотелина-1. Экспериментальные методы по использованию блокатора эндотелинновых рецепторов Бозентана в настоящее время не дали каких-либо положительных результатов. Также проводятся работы по изучению радиопротективных свойств Пентоксифиллина [4].
Описаны попытки экспериментального воздействия на процесс миокардиального фиброза и оксидативный стресс, индуцированные ионизирующей радиацией, с помощью статинов, гормона мелатонина, известного своими мощными кардиопротективными свойствами, витаминов С, Е, N-ацетилхолина. [20]
В эксперименте на мышах назначение Талидомида, известного седативного препарата, за которым были замечены возможности активировать созревание сосудистой стенки за счёт размножения перицитов, не приводило к защите сердца от радиационного повреждения [21].
В будущем должны быть проведены исследования по оценке эффективности профилактического приёма и-АПФ, ингибиторов минералкортикоидных рецепторов, аллопуринола.
Есть сведения о положительном лечебном эффекте пересадки мезенхимальных стволовых клеток пациенту с радиационной кардиопатией и перикардитом [22].
И наконец, пациенты с радио-индуцированной рестриктивной кардиопатией имеют наихудший прогноз после трансплантации сердца, им чаще требуется механическая поддержка в период ожидании трансплантанта с замещением функции правого желудочка и у них нередко почечная и дыхательная недостаточность вследствие лучевого повреждения соответствующих органов [23].
Однако, выживаемость таких пациентов, согласно данным клиники Мейо, после ортотопической трансплантации сердца в течение 1, 5, 10 лет составила 91, 7%, 75% и 46, 7% соответственно [24].
Таким образом, -радио-индуцированные кардиопатии, несмотря на низкую частоту развития, должны иметь должное внимание со стороны специалистов онкологии и кардиологии. В настоящее время существуют практические руководства, позволяющие уменьшить риск возникновения кардиопатии на фоне химиотерапии. В отношении профилактики радиационного повреждения миокарда ведутся дальнейшие работы.
Список литературы
Mawad R. , Gooley T. A. , Rajendran J. G. , Fisher D. R. et. al. Radiolabeled anti-CD45 antibody with reduced-intensity conditioning and allogeneic transplantation for younger patients with advanced acute myeloid leukemia or myelodysplastic syndrome. Biol Blood Marrow Transplant. 2014 Sep;20 (9): 1363-8. doi: 10. 1016/j. bbmt. 2014. 05. 014. Epub 2014 May 20.
Gyenes G. , Fornander T. , Carlens P. , Glas U. et. al. Myocardial damage in breast cancer patients treated with adjuvant radiotherapy: a prospective study. Int J Radiat Oncol Biol Phys. 1996 Nov 1;36 (4): 899-905.
Mezzaroma E. , Mikkelsen R. B. , Toldo S. , Mauro A. G. et. al. Role of interleukin-1 in radiation induced cardiomyopathy. Mol Med. 2015 Mar 26. doi: 10. 2119/molmed. 2014. 00243.
Lipshultz S. E. , et al; American Heart Association Congenital Heart Defects Committee of the Council on Cardiovascular Disease in the Young, Council on Basic Cardiovascular Sciences, Council on Cardiovascular and Stroke Nursing, Council on Cardiovascular Radiology. (2013) Long-term cardiovascular toxicity in children, adolescents, and young adultswho receive cancer therapy: pathophysiology, course, monitoring, management, prevention, and research directions: a scientific statement from the American Heart Association. Circulation. 128: 1927-95. doi: 10. 1161/CIR. 0b013e3182a88099
Jaworski C, Mariani JA, Wheeler G, Kaye DM. (2013) Cardiac complications of thoracic irradiation. J Am Coll Cardiol. 61: 2319-28. doi: 10. 1016/j. jacc. 2013. 01. 090.
Lipshultz SE, Adams MJ. (2010) Cardiotoxicity after childhood cancer: beginning with the end in mind. J Clin Oncol. 28: 1276–1281. doi: 10. 1200/JCO. 2009. 26. 5751
Boerma M. Experimental radiation-induced heart disease: past, present, and future. Radiat Res. 2012 Jul;178 (1): 1-6. Epub 2012 Jun 4. Review. http: //www. ncbi. nlm. nih. gov/pmc/articles/PMC3423081/
Taunk N. K. , Haffty B. G. , Kostis J. B. , Goyal S. Radiation-induced heart disease: pathologic abnormalities and putative mechanisms. Front Oncol. 2015 Feb 18;5: 39. doi: 10. 3389/fonc. 2015. 00039. ECollection 2015
Azimzadeh O. , Scherthan H. , Sarioglu H. , Barjaktarovic Z. et. al. Rapid proteomic remodeling of cardiac tissue caused by total body ionizing radiation. Proteomics. 2011 Aug;11 (16): 3299-311. doi: 10. 1002/pmic. 201100178.
Mezzaroma E. , Di X. , Graves P. , Toldo S. et. al. A mouse model of radiation-induced cardiomyopathy. Int J Cardiol. 2012 Apr 19;156 (2): 231-3. doi: 10. 1016/j. ijcard. 2012. 01. 038. Epub 2012 Feb 16.
Herrmann J. , Lerman A. , Sandhu N. P. , Villarraga H. R. et. al. Evaluation and management of patients with heart disease and cancer: cardio-oncology. Mayo Clin Proc. 2014 Sep;89 (9): 1287-306. doi: 10. 1016/j. mayocp. 2014. 05. 013.
Umezawa R. , Ota H. , Takanami K. , Ichinose A. et. al. MRI findings of radiation-induced myocardial damage in patients with oesophageal cancer. Clin Radiol. 2014 Dec;69 (12): 1273-9. Doi: 10. 1016/j. crad. 2014. 08. 010.
van Nimwegen F. A. , Schaapveld M. , Janus C. P. , Krol A. D. et. al. Cardiovascular Disease After Hodgkin Lymphoma Treatment: 40-Year Disease Risk. JAMA Intern Med. 2015 Apr 27. doi: 10. 1001/jamainternmed. 2015. 1180.
Dogan I. , Sezen O. , Sonmez B. , Zengin A. Y. et. al. Myocardial perfusion alterations observed months after radiotherapy are related to the cellular damage. Nuklearmedizin. 2010;49 (6): 209-15. doi: 10. 3413/nukmed-0315-10-05.
Lind P. A. , Pagnanelli R. , Marks L. B. , Borges-Neto S. et. al. Myocardial perfusion changes in patients irradiated for left-sided breast cancer and correlation with coronary artery distribution. Int J Radiat Oncol Biol Phys. 2003 Mar 15;55 (4): 914-20. http: //dx. doi. org/10. 1016/S0360-3016 (02) 04156-1
Burns R. J. , Bar-Shlomo B. Z. , Druck M. N. , Herman J. G. et. al. Detection of radiation cardiomyopathy by gated radionuclide angiography. Am J Med. 1983 Feb;74 (2): 297-302.
Lipshultz S. E, Adams M. J. Cardiotoxicity after childhood cancer: beginning with the end in mind. J Clin Oncol. 2010 Mar 10;28 (8): 1276-81. doi: 10. 1200/JCO. 2009. 26. 5751. Epub 2010 Feb 8.
Gladstone D. J. , Flanagan M. F. , Southworth J. B. , Hadley V. et. al. Radiation-induced cardiomyopathy as a function of radiation beam gating to the cardiac cycle. Phys Med Biol. 2004 Apr 21;49 (8): 1475-84.
Hong R. A. , Iimura T. , Sumida K. N. , Eager R. M. Cardio-oncology/onco-cardiology. Clin Cardiol. 2010 Dec;33 (12): 733-7. doi: 10. 1002/clc. 20823.
Wagdi P, Fluri M. , Aeschbacher B. , Fikrle A. , Meier B. Cardioprotection in patients undergoing chemo- and/or radiotherapy for neoplastic disease. A pilot study. Jpn Heart J. 1996 May;37 (3): 353-9.
Hoving S, Seemann I, Visser NL, te Poele JA, Stewart FA. Thalidomide is not able to inhibit radiation-induced heart disease. Int J Radiat Biol (2013) 89 (9): 685–91. doi: 10. 3109/09553002. 2013. 788797
Kursova L. V. , Konoplyannikov A. G. , Kal'sina S. Sh. , Baboyan S. B. Allogenic cardiomyoblasts raised from human mesenchymal stem cells in the therapy of radiation cardiomyopathy and pericarditis: case report. Bull Exp Biol Med. 2014 May;157 (1): 143-5. doi: 10. 1007/s10517-014-2510-4. Epub 2014 Jun 10.
Shah S. , Nohria A. Advanced heart failure due to cancer therapy. Curr Cardiol Rep. 2015 Apr;17 (4): 16. doi: 10. 1007/s11886-015-0570-3.
Saxena P. , Joyce L. D. , Daly R. C. et. al. Cardiac transplantation for radiation-induced cardiomyopathy: the Mayo Clinic experience. Ann Thorac Surg. 2014 Dec;98 (6): 2115-21. doi: 10. 1016/j. athoracsur. 2014. 06. 056
13 июля 2015 г.
Ещё больше полезной информации на нашем Телеграм-канале