Закарян Н.В., Панков А.С.
По данным многих авторов, атеросклеротические сужения интракраниальных артерий являются причиной 7-10% всех ишемических инсультов (1-4, 6). При экстраполировании этих данных на всю популяцию можно сделать вывод, что указанная патология является одной из самых значимых в современной неврологии.
Так, в работе Qureshi et al. было исследовано 102 пациента с симптомными стенозами интракраниальных артерий в вертебробазилярном бассейне (2). Авторами показано, что через 5 лет у 52% больных были зафиксированы или новые инсульты, или летальные исходы. В многоцентровом исследовании WASID (Warfarin vs Aspirin for intracranial disease), 569 пациентов с симптомными интракраниальными стенозами (степень сужения колебалась от 50 до 99%) были разделены на 2 группы: в первой терапия проводилась с помощью варфарина (уровень МНО поддерживался от 2 до 3), во 2-й – аспирина. Через 2 года результаты были малоутешительными: суммарная частота ишемических и геморрагических инсультов, а также летальных исходов, связанных с поражениями сосудов головного мозга, оказалась равной 22% в обеих группах. Следует отметить, что в подгруппе с выраженными интракраниальными стенозами (≥ 70%) частота подобных неблагоприятных событий была еще выше и достигала 25% (5). В многоцентровом Европейском регистре GESICA (Groupe d’Etude des Sténoses Intra-Crâniennes Athéromateuses symptomatiques) были обследованы 103 пациента с интракраниальными сужениями; было показано, что через 23 месяца ипсилатеральные инсульты или транзиторные ишемические атаки (ТИА) развились у 38% больных (7).
Неудивительно, что такие неблагоприятные исходы при стандартной консервативной терапии вынуждали ученых разрабатывать новые методы лечения данной патологии. Эффективность наложения ЭИКМА (экстра-интракраниального анастомоза) между ветвями наружных и внутренних сонных артерий у этой группы пациентов в настоящее время остается сомнительной. Наиболее перспективными технологиями коррекции интракраниальных стенозов в современных условиях являются различные виды эндоваскулярных вмешательств.
На ранних этапах развития рентгенохирурги использовали изолированную баллонную ангиопластику интракраниальных сужений. Неудивительно, что ближайшие и отдаленные результаты подобных операций сопровождались очень высокой частотой рестенозов и тромбозов интракраниальных артерий (8). Ситуация улучшилась при использовании коронарных стентов с лекарственным покрытием и специальных интракраниальных стентов. Так, в исследовании SSYLVIA (“Stenting in SYmptomatic atherosclerotic Lesions of Vertebral and Intracranial Arteries”) были продемонстрированы результаты использования интракраниального стента “Neurolink” (Guidant, Advanced Cardiovascular Inc. ). На примере 43 пациентов с симптомными интракраниальными стенозами было показано, что частота повторных инсультов в течение года после вмешательства составила 10% (9). Однако, по данным контрольной ангиографии частота рестеноза превышала 35%, что не могло удовлетворить ученых. По данным некоторых специалистов, использование коронарных стентов с покрытием из паклитакселя и сиролимуса сопровождается снижением частоты рестеноза интракраниальных артерий в отдаленном периоде до 10-15% и характеризуется низкой частотой тромбозов в ближайшем и отдаленном периоде.
Большие надежды эндоваскулярные нейрохирурги всего мира связывали с интракраниальным стентом “Wingspan” (“Boston Scientific”). Этот самораскрывающийся нитиноловый стент с ребрами небольшой толщины показывал очень хорошие результаты при экспериментальном использовании. Было принято решение о проведении многоцентрового рандомизированного исследования SAMMPRIS (Stenting and Aggressive Medical Management for Preventing Recurrent Stroke in Intracranial Stenosis) в 50 клиниках США, в которое был включен 451 пациент с симптомными интракраниальными сужениями (224 из них имплантировались стенты “Wingspan”, а 227 получали стандартную консервативную терапию) (10). К сожалению, исследование было остановлено досрочно, в связи с высокой частотой инсультов и смертей в течение 30 дней после операции в группе стентированных пациентов (14, 7% против 5, 8% в группе консервативной терапии). Считается, что такие негативные результаты были связаны с большим числом центров, включенных в исследование (некоторые специалисты имели очень небольшой опыт вмешательств на интракраниальных артериях, что могло повлиять на качество операции), а также с некорректным отбором пациентов. Следует отметить, что стенты “Wingspan” продолжают имплантироваться специалистами разных стран, но отбор больных стал более тщательным.
Суммируя вышесказанное, коррекция поражений интракраниальных отделов брахиоцефальных артерий продолжают оставаться серьезным вызовом для неврологов и нейрохирургов. Результаты открытых и эндоваскулярных вмешательств у этих пациентов пока еще далеки от идеальных. Поэтому, при наличии выраженного, но асимптомного интракраниального стеноза, в современных условиях рекомендовано проведение консервативной терапии. Тем не менее, существует большая группа больных с симтомными внутримозговыми сужениями, вызывающими частые рецидивирующие ТИА или ОНМК. У этих пациентов необходимо рассмотреть возможность выполнения эндоваскулярной ангиопластики и/или стентирования интракраниальных отделов брахиоцефальных артерий для улучшения отдаленного прогноза.
Клинический случай
Пациент П. , 52 лет, поступил в неврологическое отделение для больных с нарушениями мозгового кровообращения с палатами интенсивной терапии ФГБУ “Клиническая больница №1” УДП РФ 23. 07. 2013 года с клиникой транзиторной ишемической атаки в левом каротидном бассейне. При поступлении предъявлял жалобы на неловкость в правой руке, частые головные боли и дизартрию.
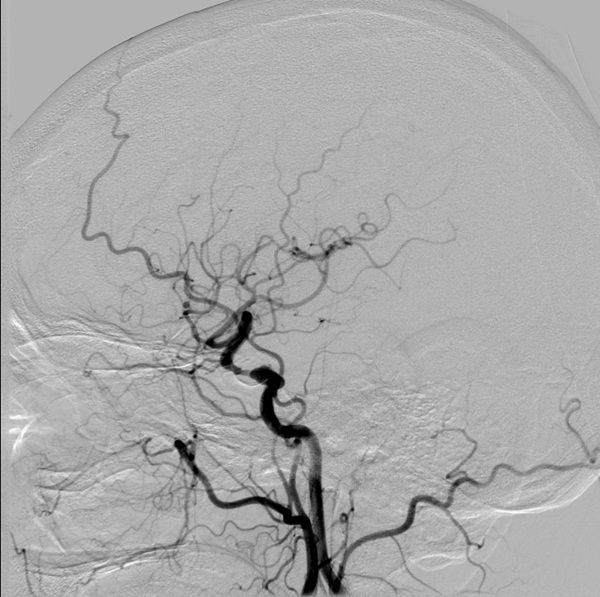
Анамнез заболевания: пациент ранее дважды (в июле 2012 и апреле 2013 гг) переносил ишемические инсульты в левом каротидном бассейне с развитием правосторонней пирамидной недостаточности и дизартрии. В мае 2013 года по данным дуплексного сканирования магистральных артерий головы и прямой ангиографии у больного был выявлен субтотальный стеноз интракраниального отдела левой ВСА (в супраклиноидном отделе). Учитывая высокий риск выполнения любого оперативного вмешательства на интракраниальных артериях, на тот момент было решено продолжить проведение консервативной терапии.
Тем не менее, при последнем поступлении, учитывая наличие часто рецидивирующих инсультов в анамнезе и клинику повторной ТИА в том же бассейне, было принято решение о выполнении стентирования данного критического сужения. Операция состоялась 24. 08. 2013 года.
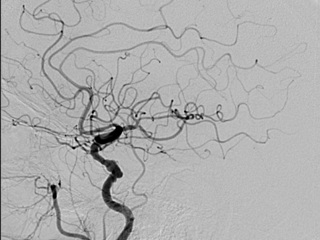
Под местной анестезией пунктирована правая общая бедренная артерия. Интродьюсер 6F установлен в просвет общей бедренной артерии. Проводниковый катетер доставлен в с/3 левой общей сонной артерии. Коронарный проводник проведен в с/3 левой средней мозговой артерии. Выполнено прямое стентирование сужения супраклиноидного отдела левой внутренней сонной артерии. Имплантирован коронарный стент с лекарственным покрытием “Promus” размерами 3. 0х20 мм. Получен хороший ангиографический результат.
Непосредственные результаты. Клиника ТИА в ближайшем послеоперационном периоде у пациента полностью регрессировала. Неврологические симптомы (кроме небольшой исходной дизартрии) отсутствовали. На контрольной МРТ свежих очагов ишемии головного мозга не выявлено. Больной выписан домой через 7 дней в удовлетворительном состоянии.
Заключение.
Стентирование интракраниальных отделов внутренних сонных артерий является эффективным и достаточно безопасным вмешательством у больных с повторными острыми нарушениями мозгового кровообращения. Данная операция практически не имеет другой хирургической альтернативы.
Список литературы:
- Sacco RL, Kargman DE, Gu Q, et al. Race-ethnicity and determinants of intracranial atherosclerotic cerebral infarction. // The Northern Manhattan Stroke Study. // Stroke 1995; 26: 14-20.
- Qureshi AI. Endovascular treatment of cerebrovascular diseases and intracranial neoplasms. // Lancet 2004; 363: 804-813.
- Thijs VN, Albers GW. Symptomatic intracranial atherosclerosis: outcome of patients who fail antithrombotic therapy. // Neurology. 2000;55: 490-497.
- Qureshi AI, ZiaiWC, Yahia AM, et al. Stroke-free survival and its determinants in patients with symptomatic vertebrobasilar stenosis: a multicenter study. // Neurosurgery 2003; 52: 1033-1039.
- Chimowitz MI, Lynn MJ, Howlett-Smith H, et al. Comparison of warfarin and aspirin for symptomatic intracranial arterial stenosis. // N Engl J Med 2005; 352: 1305-1316.
- Kasner SE, Chimowitz MI, Lynn MJ, et al. Predictors of ischemic stroke in the territory of a symptomatic intracranial arterial stenosis. // Circulation. 2006; 113: 555-563.
- Mazighi M, Tanasescu R, Ducrocq X, et al. Prospective study of symptomatic atherothrombotic intracranial stenoses. The GESICA Study. // Neurology 2006; 66: 1187-1191.
- Marks MP, Wojak JC, Al-Ali F, et al. Angioplasty for symptomatic intracranial stenosis: clinical outcome. // Stroke 2006; 37: 1016-1020.
- Stenting of Symptomatic Atherosclerotic Lesions in the Vertebral or Intracranial Arteries (SSYLVIA): study results. // Stroke 2004 35: 1388-1392.
- Chimowitz MI, Lynn MJ, Derdeyn CP et al. Stenting versus Aggressive Medical Therapy for Intracranial Arterial Stenosis. // N Engl J Med 2011; 365: 993-1003
22 июля 2015 г.
Ещё больше полезной информации на нашем Телеграм-канале