Панков А.С., Шелеско А.А.
Введение. Одним из грозных осложнений цирроза печени является развитие синдрома портальной гипертензии, характеризующегося повышением давления в системе воротной вены. У 90% больных циррозом печени возникает варикозное расширение вен пищевода, желудка и/или кишечника [1-5, 9]. В 30% случаев оно осложняется кровотечениями [1, 3, 4, 10]. Несмотря на прогресс в терапии, смертность после первого эпизода кровотечения из варикозных вен пищевода составляет 30-50% [1-5, 9]. У 70% пациентов, переживших один эпизод кровопотери, при отсутствии терапии, кровотечения возникают повторно в течение года [1-4, 10]. Эндоскопическое лигирование и склерозирование пищеводных вен достаточно эффективны в качестве первичного метода лечения данной проблемы, однако по данным литературы, частота рецидивов кровотечений в течение первого года после данных вмешательств превышает 60% [1, 3, 5, 9]. Еще одним неблагоприятным проявлением портальной гипертензии является асцит, рефрактерный к лекарственной терапии (встречается в 5-10% случаев) [1-3, 5, 11]. Таким больным приходится многократно выполнять лапароцентез, который может сопровождаться развитием различных осложнений [1-3, 5].
Для адекватной декомпрессии воротной вены были разработаны различные виды портокавальных и спленоренальных шунтов, выполняемых открытым доступом. Данные операции показали высокую эффективность, однако у ряда пациентов, особенно с высоким хирургическим риском, их проведение нецелесообразно в связи с большим количеством пери- и послеоперационных осложнений [2, 4, 5, 13].
Эндоваскулярная операция TIPS (Transjugular Intrahepatic Portosystemic Shunt), или трансъюгулярное интрапеченочное портосистемное шунтирование (стентирование) (ТИПС), была разработана и впервые сделана еще в 1969 году Rösch et al. на животных [7]. Однако в клиническую практику данное вмешательство активно внедрили только в 1989 году, после создания специальных стентов для адекватной поддержки канала, созданного в ткани печени [8]. Операция TIPS намного менее инвазивна по сравнению с открытыми вмешательствами по наложению шунтов, выполняется под местной анестезией, а также сопровождается уменьшением количества периоперационных осложнений и срока госпитализации [1-6, 9, 10]. Во многих странах операция TIPS стала методом выбора для пациентов с портальной гипертензией, ожидающих очереди на трансплантацию печени.
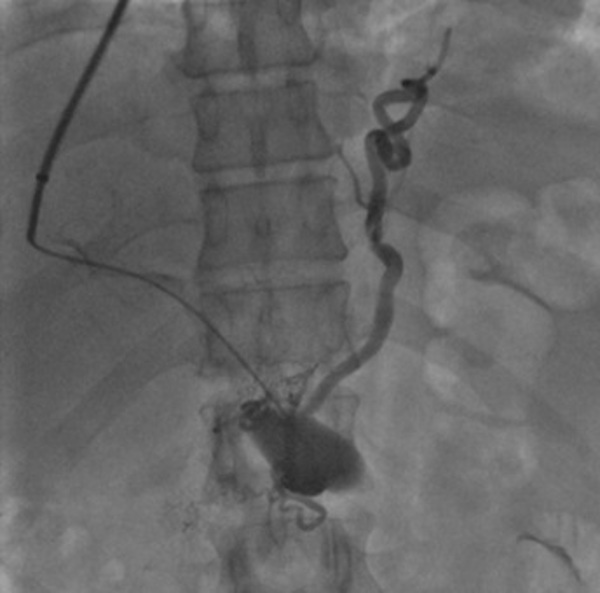
Этапы операции изложены ниже:
- Под местной анестезией пунктируется правая внутренняя яремная вена. Через иглу проводится тонкий проводник до момента попадания кончика проводника в правую или среднюю печеночную вену (под флюороскопическим контролем). Далее по проводнику проводится специальный катетер. Выполняется ангиография печеночных вен. Также рекомендуется сделать ангиографию ветвей чревного ствола и верхней брыжеечной артерии (бедренным доступом) с визуализацией венозной фазы для более четкого понимания анатомии ветвей воротной вены.
- Когда необходимая печеночная вена выбрана, в нее проводят специальную изогнутую иглу Roshe-Uchida и делают прокол через стенку вены и ткань печени в направлении притока воротной вены. Это самый сложный этап, и обычно требуется несколько попыток для достижения результата.
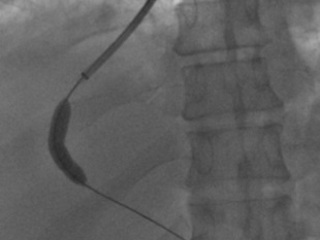
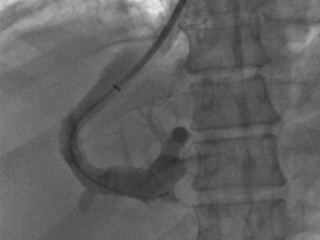
- Далее в воротную вену проводят проводник и специальный баллон, который затем расширяют под высоким давлением для создания канала в ткани печени. После этого в созданный канал имплантируется самораскрывающийся стент (или покрытый тканью стент-графт) для обеспечения долговременной проходимости. Этапы операции представлены на рис. 1.
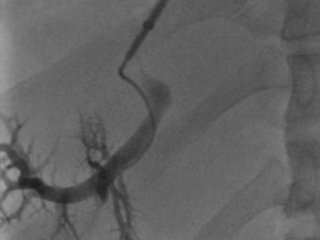
После стентирования кровь дренируется из воротной вены с повышенным давлением в печеночную вену со сниженным давлением, что приводит к устранению портальной гипертензии и спадению расширенных вен пищевода (см. рис. 2). Давление в воротной вене снижается до 7-12 мм. рт. ст. , что приводит к улучшению клинического состояния больного. При необходимости ТИПС может быть дополнен эндоваскулярной эмболизацией варикозно расширенных вен пищевода и желудка [2, 9, 11, 14].
Если изначально TIPS применяли для пациентов с рецидивами пищеводных кровотечений после неэффективных эндоскопических вмешательств, то в последние годы список показаний расширился. Сейчас доказано, что данная операция улучшает клиническую картину при асцитах, рефрактерных к лекарственной терапии, а также при некоторых видах тромбозов воротной вены и при синдроме Бадда-Киари [1-5, 9, 10].
Материалы и методы
За период с декабря 2012 по октябрь 2015 года в отделении рентгенохирургии Волынской больницы операция ТИПС была выполнена у 19 пациентов с портальной гипертензией вследствие цирроза печени. Возраст больных колебался от 29 до 67 лет, мужчин было 11 (57, 9%), женщин – 8 (42, 1%). У 15 (78, 9%) пациентов в анамнезе отмечались кровотечения из варикозных вен пищевода (от 1 до 4 эпизодов), еще у 4 (21, 1%) ТИПС проводилось по поводу асцита, рефрактерного к медикаментозной терапии. При анализе степени печеночной недостаточности по Чайлд-Пью было отмечено, что класс В наблюдался у 12 (63, 2%), класс С – у 7 (36, 8) больных. По данным эзофагогастродуоденоскопии, варикозно расширенные вены пищевода встречались у 18 (94, 7%) пациентов. Сопутствующая спленомегалия была выявлена у 16 (84, 2%) больных.
Всего у 19 (79, 2%) пациентов было проведено 24 попытки ТИПС. У 3 (12, 5%) пациентов удалось выполнить операцию со второй попытки. Еще у 2 (8, 3%) пациентов из-за анатомических особенностей провести инструменты в воротную вену не представлялось возможным; для снижения степени портальной гипертензии этим больным провели частичную эмболизацию селезеночной артерии с хорошим клиническим результатом. Всем 19 (100%) пациентам имплантировались нитиноловые самораскрывающиеся стенты.
Результаты.
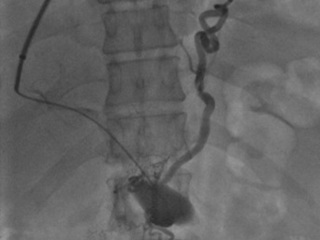
В ближайшем послеоперационном периоде развилось 1 (5, 3%) серьезное осложнение - у пациента через несколько дней после вмешательства развилось повторное кровотечение из варикозно расширенных вен пищевода; на контрольной УЗДГ была зафиксирована окклюзия стента в результате подострого тромбоза. Этому больному была выполнена чрескожная чреспечечночная эмболизация варикозно расширенных вен пищевода и желудка с помощью спиралей с хорошим клиническим результатом (см. рис. 3). Также у 1 (5, 3%) больного отмечалось усиление степени печеночной энцефалопатии (в связи с наличием работающего шунта) ; данная проблема была успешно корригирована с помощью диеты и лекарственной терапии.
В отдаленном периоде в сроки от 6 до 20 месяцев полноценно удалось обследовать 12 (63, 2%) пациентов. Ни у кого из них не было отмечено повторных пищеводных кровотечений. У 1 (8, 3%) больной через год после вмешательства вновь начал нарастать асцит. Всем 12 больным проводилась контрольная ультразвуковая допплерография (УЗДГ) стентированных сегментов. По данным УЗДГ, проходимыми оказались 11 (91, 7%) стентов. В 1 (8, 3%) случае был выявлен субтотальный рестеноз стента, который стал причиной повторного нарастания асцита у вышеуказанной пациентки; больной была выполнена баллонная ангиопластика рестеноза с хорошим результатом. В очереди на трансплантацию печени на момент обследования стояло 5 (41, 7%) из 12 указанных пациентов, остальные отказались от пересадки в связи с отсутствием жалоб.
Также по телефону были опрошены остальные 7 (36, 8%) пациентов (или их родственники). Умерло 3 (15, 8%) пациентов: 1 скончался из-за рецидива пищеводного кровотечения, не дождавшись пересадки печени, 1 вследствие нарастания сопутствующей хронической почечной недостаточности, и еще 1 – вследствие мезентериального тромбоза. У оставшихся 4 опрошенных больных отмечалось удовлетворительное самочувствие, 2 из них встали в очереди на пересадку печени, еще 1 отказался от консультации трансплантолога в связи с отсутствием жалоб. Трансплантация печени была проведена только 1 пациенту с хорошим клиническим результатом.
Заключение. Операция трансъюгулярного внутрипеченочного портосистемного стентированя (ТИПС) является эффективным и относительно безопасным методом лечения портальной гипертензии и ее осложнений. Развитие эндоваскулярных технологий, а также улучшение ситуации с трансплантологией в России будет способствовать дальнейшему внедрению этой операции в клиническую практику.
Список литературы.
- Шиповский В. Н. , Монахов Д. В. Место трансъюгулярного внутрипеченочного портосистемного шунтирования (TIPS) в лечении осложнений портальной гипертензии. // Международный журнал интервенционной кардиоангиологии. – 2011. - №24, с. 131-132.
- Boyer T. D. , Haskal Z. J. The role of transjugular intrahepatic portosystemic shunt (TIPS) in the management of portal hypertension: update 2009. // Hepatology. – 2010. - vol. 51, №1, p. 1–16.
- Han G. , Qi X. , He C. et al. Transjugular intrahepatic portosystemic shunt for portal vein thrombosis with symptomatic portal hypertension in liver cirrhosis. // Journal of Hepatology. – 2011. - vol. 54, №1, p. 78–88.
- Vinet E. , Perreault P. , Bouchard L. et al. Transjugular intrahepatic portosystemic shunt before abdominal surgery in cirrhotic patients: a retrospective, comparative study. // Canadian Journal of Gastroenterology. – 2006. - vol. 20, №6, p. 401–404.
- Riggio O. , Ridola L. , Lucidi O. , Angeloni S. Emerging issues in the use of transjugular intrahepatic portosystemic shunt (TIPS) for management of portal hypertension: time to update the guidelines? // Digestive and Liver Disease. – 2010. - vol. 42, №7, p. 462–467.
- Burroughs A, Vangeli M. Transjugular intrahepatic portosystemic shunt versus endoscopic therapy: randomized trials for secondary prophylaxis of variceal bleeding: an updated meta-analysis. // Scandinavian Journal of Gastroenterology. – 2002. - vol. 37, № 3, p. 249–252.
- Rösch J. , Hanafe W. , Snow H. Transjugular portal venography and radiologic portacaval shunt: an experimental study. // Radiology. – 1969. - vol. 92, №5, p. 1112–1114.
- Rössle M. , Richter G, Noldge G. New non-operative treatment for variceal haemorrhage. // The Lancet. – 1989. - vol. 2, №8655, p. 153.
- Henderson J. , Boyer T. , Kutner M. et al. Distal splenorenal shunt versus transjugular intrahepatic portal systematic shunt for variceal bleeding: a randomized trial. // Gastroenterology. 2006. - vol. 130, №6, p. 1643–1651.
- Zheng M. , Chen Y. , Bai J. Transjugular intrahepatic portosystemic shunt versus endoscopic therapy in the secondary prophylaxis of variceal rebleeding in cirrhotic patients: meta-analysis update. // Journal of Clinical Gastroenterology. – 2008. - vol. 42, №5, p. 507–516.
- Žižka P. , Eliáš P. , Krajina A. et al. Value of Doppler sonography in revealing transjugular intrahepatic portosystemic shunt malfunction: a 5-year experience in 216 patients. // American Journal of Roentgenology. – 2000. - vol. 175, №1, p. 141–148.
- Masson S. , Mardini H. , Rose J. , Record C. Hepatic encephalopathy after transjugular intrahepatic portosystemic shunt insertion: a decade of experience. // Journal of the Association of Physicians. – 2008. - vol. 101, №6, p. 493–501.
- Riggio O. , Ridola L. , Angeloni S. et al. Сlinical efficacy of transjugular intrahepatic portosystemic shunt created with covered stents with different diameters: results of a randomized controlled trial. // Journal of Hepatology. – 2010. - vol. 53, №2, p. 267–272.
- Jalan R. , Elton R. , Redhead D. et al. Analysis of prognostic variables in the prediction of mortality, shunt failure, variceal rebleeding and encephalopathy following the transjugular intrahepatic portosystemic stent-shunt for variceal haemorrhage. // Journal of Hepatology. – 1995. - vol. 23, №2, p. 123–128.
23 октября 2015 г.
Ещё больше полезной информации на нашем Телеграм-канале