В настоящей статье представлены результаты оперативного лечения 114 пациентов, страдающих гастродуоденальными язвами, осложненными суб- и декомпенсированным пилоробульбарным стенозом. Обоснован выбор разработанных технологий формирования функционально активных соустий при выполнении органосохраняющих и резекционных пилорусмоделирующих оперативных вмешательств, способных уменьшить или исключить ускоренное, неконтролируемое опорожнение желудка, вызывающее развитие демпинг-реакции, а также регургитационных раcстройств у больных с рубцово-язвенным пилоробульбарным стенозом.
В широком спектре осложнений язвенной болезни желудка и двенадцатиперстной кишки особенно грозным и недостаточно изученным является стенозирование пилоробульбарного отдела. По данным различных авторов [6, 7, 9, 10, 12], его частота составляет 25-30% от общего числа больных с осложненными гастродуоденальными язвами.
Если вопрос о показаниях к хирургическому лечению при пилоробульбарном стенозе в настоящее время не дискутируется, то проблема выбора способа оперативного вмешательства до сих пор не решена однозначно. Большинство хирургов выполняют классическую резекцию желудка по одному из способов Т. Billroth, считая, что ваготомия усугубляет имеющиеся до операции нарушения моторно-эвакуаторной функции желудка [8, 9, 11, 15]. Другие указывают на возможность применения органосохраняющих технологий в сочетании с дренирующими желудок операциями [6, 7, 12]. При этом и резекцию и ваготомию как методы лечения пациентов, страдающих пилоробульбарным стенозом, объединяют общие послеоперационные синдромы, связанные чаще всего с чрезмерно быстрым опорожнением желудка или с забросом в желудок дуоденального содержимого. В основе этих патологических синдромов лежит нарушение замыкательной функции выходного отдела желудка [1, 8, 13]. Поэтому понятно стремление хирургов избежать развития ряда пострезекционных или постваготомических синдромов с помощью операций, моделирующих функцию привратника.
Материал и методы
С 1996 года оперировано 114 пациентов, страдающих гастродуоденальными язвами, осложненными суб- и декомпенсированным пилоробульбарным стенозом. 32 (28,1%) пациентам с язвенной болезнью луковицы двенадцатиперстной кишки и 17 (14,9%) с язвами пилорического канала (язва желудка III типа) выполнена селективная проксимальная ваготомия в сочетании с резекцией рубцово деформированного пилоробульбарного перехода и формированием пилорусмоделирующего гастродуоденоанастомоза. 19 (16,6%) пациентам, страдающим язвами желудка II типа с локализацией язвенного дефекта в области кардии в сочетании со стенозированием гастродуоденального перехода, выполнена проксимальная резекция желудка и резекция привратника с формированием эзофагогастро- и гастродуоденоанастомоза. 36 (31,6%) пациентам с сочетанными язвами желудка (язва желудка II типа) и 10 (8,8%) – с множественными язвами тела желудка (язва желудка IV типа) выполнена дистальная пилорусмоделирующая резекция желудка.
Хирургическая коррекция кардии путем эзофагофундорафии по Toupet выполнена 42 (36,8%) пациентам, у 18 (15,8%) – она дополнена передней крурорафией. В целях коррекции хронических нарушений дуоденальной непроходимости операция Стронга выполнена 31 (27,2%) больному. Особенностями ведения раннего послеоперационного периода являлась декомпрессия желудка на протяжении 3 суток и энтеральное питание через микрозонд (до 4-5 суток).
В отдаленные сроки после лечения (до 10 лет) проведено комплексное обследование 81 (71,1%) пациента, включающее оценку клинических критериев, изучение моторно-эвакуаторной функции гастродуоденального комплекса в ходе полипозиционного рентгенологического исследования и трансабдоминальной ультрасонографии. Проведение эндоскопического исследования желудка и ДПК осуществляли фиброскопами фирмы «Olympus» GIF P-30 (Япония) с торцевым расположением оптики. Желудочную секрецию изучали аспирационно-зондовым методом, а также в ходе выполнения рН-метрии. Выполнены морфологические исследования слизистой оболочки гастродуоденального комплекса. Определение уровня качества жизни оперированных пациентов оценивали с помощью специализированного опросника Gastrointestinal Quality of Life Index (E. Eypasch, 1995) в сравнении с контрольной группой пациентов, страдающих пилоробульбарным стенозом (n=51), перенесших оперативное лечение по общепринятым «классическим» методикам резекции желудка (n=23) и ваготомии с дренирующими желудок операциями (n=28).
Результаты и обсуждение
Основой для экспериментальной разработки функционально активных жомно-клапанных соустий явились работы, проводимые профессором Г.К. Жерловым с 1977 года, по формированию в области гастродуоденоанастомоза пилороподобного жома. Результаты исследований показали, что искусственный жом как в ранние, так и в отдаленные сроки наблюдения выполняет роль своеобразного сфинктера, который обеспечивает порционную эвакуацию, восстановление резервуарной функции культи желудка и в значительной степени препятствует дуоденогастральному рефлюксу [2].
В дальнейшем с целью усиления арефлюксных свойств искусственного привратника в зоне гастродуоденоанастомоза предложено дополнительно формировать инвагинационный клапан, состоящий из слизисто-подслизистых слоев культи желудка и двенадцатиперстной кишки. Причем, в зависимости от степени выраженности рубцовых изменений двенадцатиперстной кишки создание инвагинационного клапана выполняют в 2 вариантах: 1) при незначительных рубцовых изменениях или их отсутствии формируют циркулярный инвагинационный клапан [4]; 2) при грубой рубцовой деформации – инвагинационный клапан в форме «створки» [3].
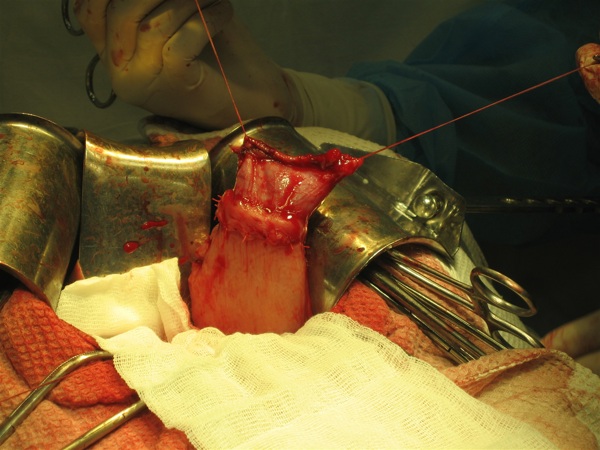
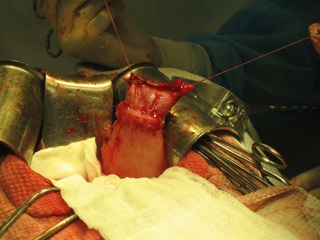
При моделировании искусственного пилороподобного жома создается натяжение мышечной манжетки как в продольном, так и в поперечном направлении, что и определяет его функциональную состоятельность (рис. 1). Формируемый непосредственно дистальнее искусственного жома инвагинационный клапан за счет геометрических особенностей и эластичных свойств своих створок полностью перекрывает просвет соустья, препятствуя ретроградному забросу дуоденального содержимого в культю желудка. Таким образом, сочетание пилороподобного жома и инвагинационного клапана приводит к образованию единого сдерживающего и антирефлюксного механизма «искусственного привратника» (рис. 2).
Выбор методики и объема оперативного вмешательства зависит от локализации и распространенности язвенного процесса, протяженности и степени рубцовой деформации пилоробульбарной зоны, а также морфо-функционального состояния верхних отделов желудочно-кишечного тракта. Так, у пациентов с язвенной болезнью двенадцатиперстной кишки и язвами пилорического канала, осложненными пилоробульбарным стенозом, выполняется органосохраняющая операция – селективная проксимальная ваготомия в сочетании с радикальным удалением рубцово измененного пилоробульбарного перехода с последующим формированием пилорусмоделирующего гастродуоденоанастомоза. При этом в области соустья формируют искусственный жом и циркулярный инвагинационный клапан (Патент РФ на изобретение № 2177731, БИ №1 от 10.01.02г.).
Пациентам, страдающим сочетанными гастродуоденальными язвами, осложненными пилоробульбарным стенозом, применяют резекционные методики. В частности, при локализации язвенного дефекта в области кардии выполняют проксимальную резекцию желудка с формированием жомно-клапанного эзофагогастроанастомоза, после чего осуществляют резекцию стенотически измененного привратника с формированием функционально активного соустья по типу «клапана-створки» (Патент РФ на изобретение № 2173093, БИ №25 от 10.09.01г.). При наличии язвы в пилороантральной зоне, а также язвах тела желудка, сочетающихся со стенозом, выполняют дистальную пилорусмоделирующую резекцию желудка (Патент РФ на изобретение № 2122834, БИ № 34 от 10.12.98г.).
Летальных исходов не было. Ранние послеоперационные осложнения общехирургического характера возникли в 5 (4,4%) случаях. Послеоперационный койко-день в среднем составил 13,3±2,1. 82 (72%) пациента признаны трудоспособными через 60±5 дней после операции, 26 (23%) – через 65±5 дней, 6 (5%) – через 70±6 дней. Инвалидизации обследованных больных не отмечено.
78 (96,3%) обследованных оценили результаты лечения как хорошие и отличные. Удовлетворительные результаты связаны с развитием в отдаленный послеоперационный период у 2 (2,5%) пациентов рефлюкс-эзофагита и демпинг-синдрома легкой степени тяжести. У одного больного (1,2%) результат операции признан неудовлетворительным вследствие возникновения пептической язвы гастродуоденоанастомоза, потребовавшей проведения консервативной терапии. Сравнение уровня качества жизни пациентов после оперативного лечения по разработанным технологиям с аналогичными показателями пациентов, перенесших «классические» оперативные пособия, показали высокую эффективность разработанных операций при условии индивидуального выбора последних.
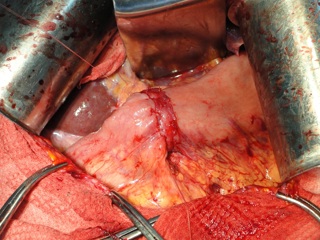
При рентгенологическом исследовании у большинства пациентов опорожнение желудка происходило порционно, ритмично и продолжалось в среднем в течение 125±10 минут. При прицельном исследовании у всех больных в зоне анастомоза четко визуализировались створки инвагинационного клапана, которые при ретроградном токе контраста плотно смыкались, перекрывая просвет соустья (рис. 3). Рентгенологических признаков патологических рефлюксов выявлено не было.
При проведении эндоскопического исследования функциональная недостаточность кардии отмечена у 1 (1,2%) больного, при этом наблюдались явления дистального катарального эзофагита (этому пациенту хирургическая коррекция кардии не проводилась). Визуально, слизистая оболочка желудка имела нормальный вид у 52 (64,2%) пациентов, очаговая атрофия слизистой отмечалась у 8 (9,9%), картина поверхностного гастрита наблюдалась у 12 (14,8%) пациентов, картина смешанного гастрита у 9 (11,1%). В большинстве случаев гастродуоденоанастомоз был сомкнут, раскрывался только при инсуфляции воздуха, створки инвагинационного клапана имели бледно-розовую окраску, свободно раскрывались, пропуская тубус аппарата, активно смыкались на выходе.
При проведении эхографического исследования зоны гастродуоденоанастомоза во всех случаях прослеживалась порционно-ритмичная эвакуация желудочного содержимого в просвет двенадцатиперстной кишки за счет раскрытия сформированного соустья до 1,2-1,8 см, после чего анастомоз смыкался. Створки инвагинационного клапана визуализировались в виде утолщенных складок слизистой оболочки, как бы удлиняющих искусственный пилорический канал и выступающих в просвет двенадцатиперстной кишки.
При сравнительном анализе результатов морфологического и морфометрического исследований биопсийного материала слизистой оболочки желудка до и после операции отмечена тенденция снижения количества атрофических форм гастрита у пациентов в отдаленные сроки после лечения, что подтверждает результаты клинических наблюдений и инструментальных методов исследования о надежной арефлюксной функции сформированных анастомозов.
Таким образом, данные клинических наблюдений свидетельствуют, что применение разработанных технологий формирования функционально активных соустий позволяет воссоздать функции сдерживающих механизмов естественных сфинктеров гастродуоденального комплекса, утраченных в результате развития пилоробульбарного стеноза и, в конечном итоге, улучшить качество жизни оперированных больных.
Выводы
- Применение функционально активных соустий в клинической практике хирургического лечения рубцово-язвенного пилоробульбарного стеноза позволили избежать госпитальной летальности, связанной с объемом и методикой операции, а также значительно уменьшить (до 4,4%) количество и тяжесть послеоперационных осложнений.
- Результаты проведенных исследований позволили считать патофизиологически обоснованными и радикальными как органосохраняющие операции, так и резекционные методы лечения пилоробульбарного стеноза, не противопоставляя их друг другу. Индивидуальный подход к выбору вида операции определяется морфо-функциональными изменениями эзофагогастродуоденального комплекса, объемом необходимой коррекции пищеварительных и непищеварительных функций желудочно-кишечного тракта.
- Внедрение новых технологий в хирургию рубцово-язвенных пилоробульбарных стенозов значительно улучшило качество жизни больных и позволило добиться отличных и хороших результатов лечения у 96,3% обследованных в отдаленный послеоперационный период.
Список литературы
- Аскерханов Г.Р., Загиров У.З., Гаджиев А.С. Болезни оперированного желудка. М.: Медпрактика, 1998. 150 с.
- Жерлов Г.К., Дамбаев Г.Ц. Резекция желудка с искусственным жомом в области анастомоза в хирургии гастродуоденальных язв. Томск, 1993. 150 с.
- Жерлов Г.К., Козлов С.В., Баранов А.И. Способ арефлюксного гастродуоденоанастомоза в хирургии язвенной болезни двенадцатиперстной кишки. // Вестн. хир. 1997. №. 3. С. 57-60.
- Жерлов Г.К., Гибадулин Н.В., Гагарин А.А., и др. Экспериментально-клиническое обоснование жомно-клапанного гастродуоденоанастомоза в хирургии язвы желудка // Вестн. хир. 1998. №. 6. С. 74-76.
- Жерлов Г.К., Кошель А.П., Ефимов Н.П. и др. Проксимальная резекция при заболеваниях кардиального отдела желудка // Хирургия. 2001. № 4. С. 17-21.
- Кузин Н.М., Алимов А.Н. Селективная проксимальная ваготомия с дуоденопластикой в лечении дуоденальных стенозов у больных язвенной болезнью двенадцатиперстной кишки // Хирургия. 1997. № 4. С. 38-43.
- Курыгин А.А., Курыгин Ал.А. Хирургическое лечение язвы двенадцатиперстной кишки, осложненной стенозом, ваготомией // Язвенная болезнь желудка и двенадцатиперстной кишки. Материалы XXII-й научно-практической конференции. СПб., 1999. С. 58-59.
- Лоховицкий С.В., Прошин А.В., Тургунов Е.М. Хирургическая профилактика пострезекционного рефлюкс-гастрита // Хирургия. 2001. № 4. С. 22-26.
- Майорова Ю.Б. Функциональные результаты резекции желудка с анастомозом по Ру в хирургическом лечении язвенной болезни желудка и язвенной болезни двенадцатиперстной кишки, осложненной стенозом: Автореф. дис. ... канд. мед. наук. М., 1996.
- Окоемов М.Н., Кузин Н.М. Хирургическое лечение пилородуоденальных стенозов // Хирургия. 1999. № 11. С. 61-65.
- Хасанов А.Г. Оптимизация методов хирургического лечения осложненных форм язвенной болезни желудка и двенадцатиперстной кишки: Автореф. дис. ... докт. мед. наук. Уфа, 1999.
- Черноусов А.Ф., Чернооков А.И., Семенов А.Ю. Результаты хирургического лечения декомпенсированных пилородуоденальных стенозов // Язвенная болезнь желудка и двенадцатиперстной кишки. Материалы XXII-й научно-практической конференции. СПб., 1999. С. 56-57.
- Чернышев В.Н., Павлишин Л.Б. Функция желудочно-кишечных соустий после операций по поводу гастродуоденальных язв // Хирургия. 1997. № 8. С. 32-36.
- Шалимов С.А., Радзиховский А.П., Кейсевич Л.В. Руководство по экспериментальной хирургии. М.: Медицина, 1989. 272 с.
- Batorti J. Surgical treatment of stenosed duodenal ulcer // Acta chir. Hang. 1992. V. 93. N 33. P. 37-44.
31 января 2013 г.
Ещё больше полезной информации на нашем Телеграм-канале