Важность проведения перманентной оценки интенсивности ПБС определяется с одной стороны тем, что сам по себе ПБС является неотъемлемой частью клинического симптомокомплекса, отражающего динамику состояния пациента, а с другой стороны – возможностью определения адекватности обезболивания, необходимости увеличения дозы анальгетика или выбора другого способа обезболивания. Без преувеличения можно утверждать, что мониторирование интенсивности боли – это важнейший элемент обеспечения эффективности послеоперационного обезболивания. Кроме того, давно замечено, что пациенты, проводящие мониторинг собственной боли, испытывают чувство защищенности, ощущение усиленного контроля своего состояния и собственного активного участия в выздоровлении. Напротив, больные, пренебрегающие регистрацией болей, либо пациенты со стабильно удерживающимися болями, не поддающимися лечению, чувствуют себя заброшенными. Это увеличивает возбуждение пациента, что способствует усилить перцепцию боли.
Исследование интенсивности боли обязательно осуществляется как в покое, так и при движениях пациента (подъем головы, кашель), что позволяет оценить его функциональный статус. Эффективность обезболивания определяется оценкой интенсивности боли до и после назначения каждого анальгетика или метода анальгезии. В хирургических ОРИТ и прочих подразделениях, где находятся пациенты с болью высокой интенсивности, оценка на начальном этапе лечения осуществляется каждые 15-30 минут, а затем, по мере снижения интенсивности, каждые 2 часа. В хирургических отделениях периодичность оценки интенсивности боли составляет 4-8 часов, что зависит как от выраженности боли, так и от эффективности обезболивания. При решении вопроса о необходимости обезболивания необходимо ориентироваться на критерии максимально допустимой интенсивности боли (пороги вмешательства). В частности, по 10-балльной визуально-рейтинговой шкале максимально допустима интенсивность боли 3 балла в покое и 4 балла при движениях (кашле). Внезапное усиление интенсивности боли, особенно связанное с появлением гипотензии, тахикардии, лихорадки, требует немедленной комплексной оценки состояния пациента, поскольку может быть связано с развитием хирургических осложнений, тромбоза глубоких вен и другой экстренной патологией. Интенсивность боли до и после лечения, неблагоприятные эффекты при проведении обезболивания должны быть четко зарегистрированы в доступных формах (дневник наблюдения и лист интенсивной терапии). Немедленное обезболивание проводиться пациентам при очевидной интенсивной боли (без оценки боли), в том случае, когда больные из-за выраженного болевого синдрома не могут быть достаточно сосредоточены, чтобы оценить выраженность боли.
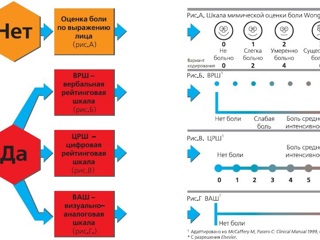
Для определения интенсивности боли используют специальные шкалы оценки боли. Использование какой-то одной шкалы в пределах конкретной клиники позволяет всему персоналу, занимающемуся обезболиванием, «говорить на одном языке». Несмотря на очевидный субъективизм, именно самооценка боли пациентом в настоящее время признана наиболее ценным инструментом. Для определения интенсивности болевого синдрома используются как описательные характеристики боли, даваемые самим пациентом, так и различные шкалы: визуальная аналоговая, словесная рейтинговая и другие.
Различные варианты визуальной аналоговой шкалы (ВАШ) применяются в клинической практике с 80-х годов XX века. ВАШ представляет собой горизонтальную линию длиной 10 см, концы которой соответствуют крайним степеням интенсивности боли – от «нет боли» до «нестерпимая боль». Пациент делает отметку на этом отрезке в точке, которая отражает интенсивность его боли.
Метод описательных определений заключается в том, что больному предлагаются определения боли: «лёгкая», «умеренная», «терпимая», «сильная», - до «нестерпимой». Пациент выбирает определение и подчёркивает его. На рисунке представлены различные варианты шкал самооценки боли и алгоритм выбора той или иной шкалы.
В рутинной клинической практике чаще используются шкалы ВРШ и ЦРШ, а ВАШ преимущественно применяется в исследовательских целях. Очевидно, нет необходимости указывать на обязательную регулярную регистрацию интенсивности боли, изменения схемы обезболивания, эффективности анальгезии, побочных эффектах используемых препаратов и методов обезболивания. Вышеуказанные данные вносятся в отдельный раздел листа послеоперационного наблюдения или в специальную карту послеоперационного обезболивания (см табл. ).
Таблица. Ориентировочный протокол оценки интенсивности послеоперационной боли по цифровой рейтинговой шкале.
Время | 10 | 13 | 16 | 19 | 22 | 01 | 05 |
(Покой/активизация) | П | А | А | П | П | А | С |
ЦРШ | 2 | 6↓2 | 2 | 2 | 8↓3 | 3 |
Примечание. П - боль в покое; А - боль при активизации (кашель) ; ↓ - введение анальгетика; 6↓2 - интенсивность боли до и после введения анальгетика; С - пациент спит.
10 февраля 2016 г.
Ещё больше полезной информации на нашем Телеграм-канале