Отделения
Фибрилляция предсердий (ФП) – самое распространённое нарушение ритма сердца, представляющее собой хаотичное возбуждение предсердий, с нерегулярным проведением импульса на желудочки сердца. ФП составляет более 40% среди всех видов нарушений ритма. Причины возникновения его различны. ФП может возникать у людей без органических заболеваний сердца, идиопатическая ФП, после перенесенного миокардита или у больных с ишемической болезнью сердца на фоне явлений кардиосклероза, при острых интоксикациях, например алкоголем, синдром «праздничного сердца», довольно распространённое явление. Морфологическим субстратом ФП является миокард левого предсердия, который является таковым в силу особенностей своей иннервации.
По характеру течения разделяют пароксизмальную форму ФП, длительностью до 7 суток и купирующееся самостоятельно; персистирующую – более 7 суток, купирующуюся приёмом медикаментов или электрической кардиоверсией; постоянную – более 1 года, если принимается решение об отказе от восстановления ритма, в противном случае эта форма ФП трактуется как длительно существующая персистирующая.
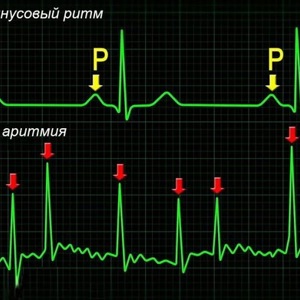
Пациенты чаще всего жалуются на нерегулярное сердцебиение, общую слабость, чувство нехватки воздуха, головокружение, иногда, обмороки. При объективном осмотре выслушиваются неритмичные частые тоны сердца, частота которых выше частоты пульса, так называемый феномен «дефицита пульса». На ЭКГ отмечается при неритмичной желудочковой активности отсутствие предшествующая ей предсердная волна «Р»; предсердная активность представлена хаотичными волнами «F».
Лечение, как правило, начинается с применения антиаритмических препаратов. При отсутствии органической патологии сердца, ИБС, препаратами первой линии являются антиаритмики I группы по классификации Вогана-Вильямса, Пропафенон и Этацизин, которые принимаются пациентом по необходимости, при возникновении пароксизма ФП, «таблетка в кармане». При отсутствии эффекта или при наличии ИБС назначаются препараты III группы, Соталол, Амиодарон. Все пациенты с любой формой ФП нуждаются в приёме дезагрегантов (Аспирин не менее 100 мг в сутки) или аниколагулянтов (Варфарин 2,5 – 5 мг в сутки) под обязательным контролем МНО (2 – 2,5 – 3). С целью восстановления синусового ритма применяется медикаментозная (Новокаинамид, Амиодарон) либо электрическая, в т. ч. и низкоэнергетическая эндокардиальная (внутрисердечная), кардиоверсия. Всем пациентам имеющим ФП более 48 часов показана чреспищеводная эхокардиография для исключения наличия тромба в ЛП и антикоагулянтная подготовка.
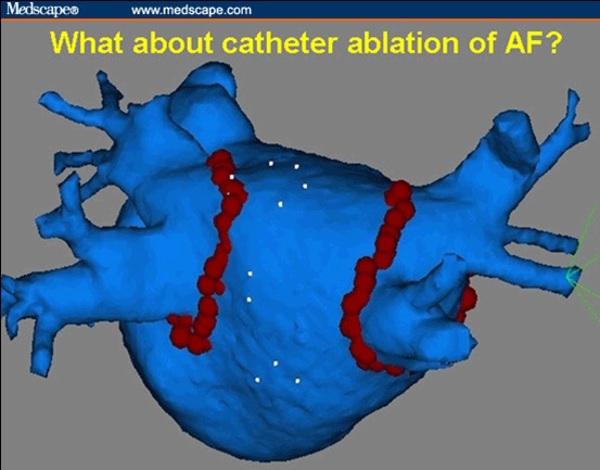
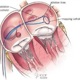
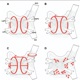
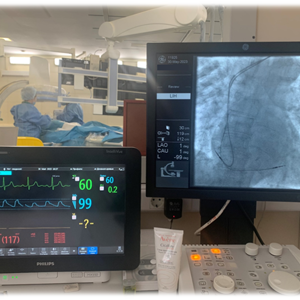
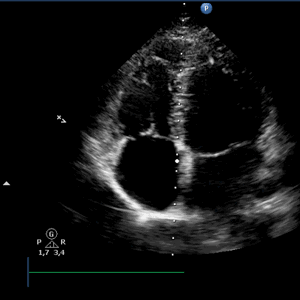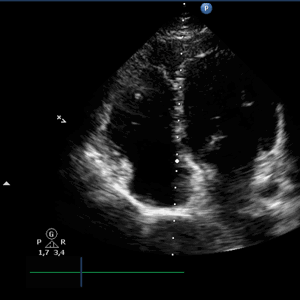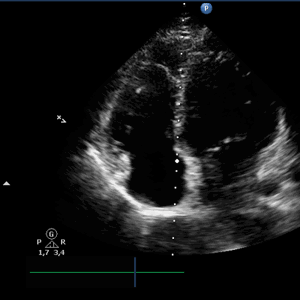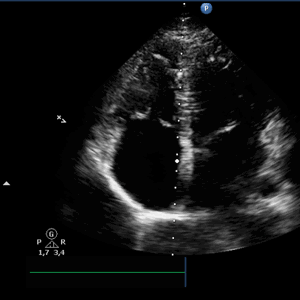
При неэффективности адекватной антиаритмической терапии показано хирургическое лечение. Основным видом хирургии ФП является миниинвазивная операция, эндокардиальная катетерная радиочастотная деструкция (аблация, РЧА) в левом предсердии, направленная на денервацию ЛП, сокращение критической массы фибриллирующего миокарда и изоляция очагов, чаще всего располагающихся в устьях лёгочных вен. Эффективность данного вида лечения достигает 80-90%, при этом необходимость в повторном вмешательстве – около 30%. Различные осложнения возникают у менее 5% пациентов. Во всём Мире эта операция является методом выбора у пациентов с пароксизмальной и персистирующей ФП. Противопоказанием к данной операции является наличие тромба в ушке ЛП. Краткое описание техники катетерной РЧА: трансвенозным доступом устанавливаются электроды в коронарный синус и для РЧА, выполняется пункция межпредсердной перегородки, иногда используется циркулярный диагностический катетер, который устанавливается в устье лёгочных вен типа Lasso. Под контролем специального оборудования, электрофизиологической станции с эндокардиальными отведениями и навигационной станции, выполняется электроанатомическое картирование левого предсердия. Затем выполняется линейная РЧА вокруг устьев лёгочных вен и/или мест типичного расположения ганглионарных сплетений, с целью изоляции и модификации морфологического субстрата аритмии, в результате чего с высокой вероятностью достигается стойкий синусовый ритм.
Опасность нелеченой ФП заключается в следующем: тромбоэмболические осложнения – инсульты, более 30% больных с инсультами имеют ФП; дилятация камер сердца и прогрессирование сердечной недостаточности; развитие многочисленных побочных явлений от длительного приёма антиаритмических препаратов и антикоагулянтов.