Диабетическая полинейропатия является распространённым осложнением сахарного диабета. В классическом случае диагноз может быть установлен на основании клинических критериев. При этом у пациентов с невыраженными жалобами имеет место гиподиагностика диабетической полинейропатии, что указывает на необходимость информирования широкого круга практикующих врачей о простых клинических тестах, использование которых позволяет диагносцировать даже бессимптомно текущую полинейропатию. Одновременно в ряде случаев недооценка клинической картины, при наличии у больного с СД активных "полиневритических" жалоб, приводит к ложному диагнозу диабетической полинейропатии, устанавливаемому по умолчанию. Однако в ряде случаев настоящая причина ПНП у пациента с СД может заключаться в другой патологии. И в этом случае подходы к лечению и прогноз для пациента будут существенно отличаться. Это обуславливавет необходимость выделения так называемых "красных флагов" для определения природы полинейропатии у пациента с сахарным диабетом.
Актуальность проблемы
Сахарный диабет 2 типа - это нарушение углеводного обмена, вызванное преимущественной инсулинорезистентностью и относительной инсулиновой недостаточностью или преимущественным нарушением секреции инсулина с инсулинорезистентностью или без нее [1].
Сахарный диабет 1 типа (СД 1) — это полигенное многофакторное заболевание, в основе которого лежит иммуноопосредованная или идиопатическая деструкция β-клеток поджелудочной железы, приводящая к абсолютной инсулиновой недостаточности [2].
Основными органами-мишенями сахарного диабета являются глаза, почки, периферические нервы, сердце и кровеносные сосуды.
По данным регистра больных СД, в Российской Федерации общее число пациентов, страдающих СД 2 типа на 01.01.2021 г. составило 4,8 млн. человек (3,3% населения) [3]. Однако необходимо понимать, что указанные данные не отражают истинного количества пациентов, так как учитывают только зарегистрированные случаи заболевания. Результаты масштабного исследования NATION указывают, что 46% пациентов с СД 2 типа выявляются только посредством активного скрининга [4]. Из этого можно заключить, что реальное число пациентов с СД 2 типа составляет около 9 млн человек (6%).
Одним из самых распространенных осложнений СД является диабетическая полинейропатия (ДПН).
Согласно определению, диабетическая полинейропатия - это комплекс клинических и субклинических синдромов, каждый из которых характеризуется диффузным или очаговым поражением периферических и/или автономных нервных волокон в результате сахарного диабета [3].
Распространенность ДПН составляет 0,1 до 42,4% по данным разных центров и регионов. при СД 2 типа [5]. Такая большая разница в значениях обусловлена не территориальными особенностями распространенности заболевания, а качеством диагностики. При этом, согласно актуальным рекомендациям, диагностика ДПН устанавливается на основании аккуратно собранного анамнеза, пристальной оценки жалоб и данных физикального осмотра нижних конечностей, и диагноз может быть установлен на основании клинических критериев [6]. Диагностику типичной формы диабетической полинейропатии может установить врач общей практики или терапевт без использования дополнительных методов обследования и без привлечения невролога (что подтверждено клиническими рекомендациями).
Однако как среди терапевтов, так и среди неврологов, существует проблема недооценки клинической картины в отдельных случаях, что приводит к ложному диагнозу диабетической полинейропатии, в то время как настоящая причина ПНП кроется в другом. В случае не диабетического генеза полинейропатии подходы к лечению и прогноз для пациента могут существенно отличаться. Это объясняет необходимость адекватной дифференциальной диагностики природы полинейропатии у пациента с сахарным диабетом.
Классификация ДПН
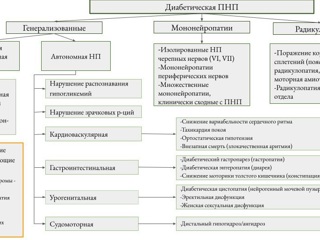
Несмотря на абсолютное преобладание классической дистальной сенсо-моторной формы ДПН, существует многообразие вариантов течения ДПН. Для выделения различных форм диабетической полинейропатии разработан ряд классификаций. Наиболее распространена в настоящее время классификация, разработанная Американской диабетической ассоциацией [7]. Схематично данная классификация представлена на рисунке 1.
Возможно сосуществование нескольких форм ДПН у одного пациента. В данной статье мы сконцентрируемся на “красных флагах” недиабетического генеза ПНП.
Клиническая картина ДПН в контексте “красных флагов” диагноза
Жалобы
Наиболее типичными жалобами таких больных являются боли в ногах (преимущественно в стопах), чаще в покое и в ночные часы, онемение, чувство “жжения”, “ползания мурашек”, “покалывания”, зябкость стоп, крампи. В случае, если пациент совсем не предъявляет жалоб на боли, парестезии и иные нарушения чувствительности, диагноз диабетической полинейропатии следует уточнить. Также нетипичными жалобами для пациентов с диабетической полинейропатией являются жалобы на слабость ног и рук, нарушение глотания, одышку, нарушение функции тазовых органов, выраженная неустойчивость при ходьбе.
Анамнез
Следующим этапом в обследовании пациента является сбор анамнеза. Здесь необходимо обратить внимание на следующие признаки:
Темпы развития неврологической симптоматики
Достигнуты ли целевые значения гликемии
Сроки течения заболевания для пациентов с СД 1 типа
Имеется ли у пациента сопутствующая соматическая патология
Онкологический анамнез
Медикаментозная терапия пациента по поводу СД и сопутствующих заболеваний
Анамнез злоупотребления алкоголем или ПАВ
Семейный анамнез (полинейропатии или не диагностированные нарушения походки, смерть в молодом или зрелом возрасте у родственников)
Остановимся более подробно на перечисленных пунктах.
“Красным флагом” в отношении возможно альтернативного генеза полинейропатии у пациента с сахарным диабетом служит острое появление неврологической симптоматики или неуклонное прогрессирование процесса с постепенным развитием и усугублением мышечной слабости [8].
Риск развития диабетической полинейропатии выше у пациентов, не достигших целевых индивидуальных значений гликемии и неадекватно контролирующих уровень глюкозы крови [9]. Наличие у пациента дислипидемии негативно сказывается на течении всех состояний, обусловленных микроангиопатией, в том числе и диабетической полинейропатии.
Пациенты с СД 1 типа имеют меньший риск развития ДПН в первые пять лет заболевания [10], поэтому наличие признаков полинейропатии у пациента с меньшей продолжительностью СД 1 типа должно насторожить врача.
Сопутствующая патология в отдельных случаях может иметь значение как в плане генеза ПНП (например, системные заболевания соединительной ткани, злокачественные новообразования), так и в плане проводимой по поводу этих заболеваний терапии.
Говоря о лекарственно-ассоциированных полинейропатиях у пациентов с СД 2 типа, необходимо особенно отметить Метформин. При длительном приеме метформин способен вызывать клинически значимый дефицит витамина В12. При этом количество пациентов, длительно принимающих этот препарат, крайне велико. В связи с этим всем пациентам с СД 2 типа, принимающим метформин и имеющим симптомы полинейропатии, целесообразно проведение исследования крови на уровень витамина В12. Дефицит цианокобаламина курабельным состоянием и при адекватном лечении имеет благоприятный прогноз.
Также потенциально токсичными для периферической нервной системы являются каптоприл, пиридоксин, амиодарон, статины, индометацин. В случае указания на регулярный продолжительный прием этих препаратов необходимо соблюдать настороженность в отношении дефицитарного или токсического генеза ПНП.
Такая проблема, как алкогольная полинейропатия, не теряет актуальности по настоящее время. Отдельно хотелось бы отметить возможность развития дистальной сенсо-моторной полинейропатии у молодых пациентов на фоне ингаляций закиси азота (“веселящего газа”). Данная полинейропатия развивается вследствие возникающего на фоне регулярного употребления закиси азота (даже в небольших объемах) дефицита цианокобаламина и характеризуется классической клинической картиной фуникулярного миелоза [11].
Семейный анамнез необходимо уточнять у пациентов ввиду того, что существует ряд наследственных заболеваний, проявляющихся полинейропатией. При этом некоторые из них в настоящее время являются курабельными. Например, такое состояние как транстиретиновая полинейропатия, проявляющееся поражением периферической нервной системы с активным вовлечением вегетативных волокон. Указание в семейном анамнезе на полинейропатию у родственников, некие неуточненные нарушения ходьбы или парезы, внезапную сердечную смерть должны насторожить клинициста в отношении наследственной природы заболевания.
Данные физикального осмотра
При физикальном осмотре пациента с типичной формой диабетической полинейропатии выявляется симметричная преимущественно дистальная сенсорная или сенсо-моторная полинейропатия. В неврологическом статусе это проявляется снижением ахилловых рефлексов, нарушением поверхностной, болевой или температурной чувствительности по полиневритическому типу, снижение вибрационной чувствительности. Гипотрофии дистальных мышц могут выявляться в случае преимущественного поражения толстых волокон и, как правило, не наблюдаются в дебюте заболевания. В связи с выпадением так называемой “защитной” болевой чувствительности у пациентов могут развиваться безболевые язвы подошвы.
Безусловно, существуют атипичные формы диабетической полинейропатии, которые могут иметь иные клинические характеристики. Данная статья призвана насторожить невролога которые должны не однозначно исключить диабетический генез ПНП, а насторожить лечащего врача в отношении дифференциального диагноза.
Нехарактерными для диабетической ПНП являются [8]:
Отсутствие чувствительных нарушений
Несоответствие чувствительных нарушений полиневритическому типу
Сенситивная атаксия
Асимметричность симптомов
Гипотрофии мышц
Вялый тетрапарез (с выраженностью проксимальной слабости)
Наличие пирамидной симптоматики
Нарушение функций тазовых органов.
В случае наличия у пациента нетипичных для дистальной ПНП жалоб, необходимо рассмотреть вероятность недиабетического генеза полинейропатии.
Скрининговые клинические тесты для выявления ДПН
Важно отметить, что скрининг ДПН на основании оценки активного выявления жалоб на чувствительные нарушения в нижних конечностях, сбора анамнеза и клинического обследования (в первую очередь, оценка чувствительности периферической нервной системы) должен проводится у пациентов с сахарным диабетом не реже 1 раза в год. Это обусловлено тем, что у 50% пациентов ДПН протекает бессимптомно, и жалобы удается выявить только при активном расспросе.
Согласно отечественным и международным рекомендациям, для скрининговой диагностики диабетической ПНП необходимо проведение трех диагностических тестов:
Укол тупой иглой на тыльной поверхности большого пальца
Тест с 10-граммовым монофиламентом на подошве
Оценка вибрационной чувствительности с помощью камертона, вибрирующий с частотой 128 Гц на большом пальце.
Неадекватная чувствительность по любому из данных тестов у пациента с сахарным диабетом указывает на вероятное наличие ДПН. Для более точной оценки рекомендуется проведение двух из трех тестов [12].
Инструментальная диагностика
Инструментальная диагностика при классической форме диабетической полинейропатии не является обязательной для установления диагноза. Классическим методом диагностики полинейропатии является стимуляционная ЭНМГ. Проведение декремент-теста и игольчатой электронейромиографии, как правило, не является необходимым.
Электрофизиологическая картина ДПН обусловлена морфологическими изменениями нервных волокон на фоне сахарного диабета. Эти изменения представлены аксональной дегенерацией, фокальной или сегментарной демиелинизацией и дегенерацией тонких немиелизированных волокон [13]. Соответственно, при ЭНМГ у пациента с типичной формой ДПНП могут быть обнаружены признаки аксонопатии (снижение амплитуды М-ответа), также могут выявляться признаки вторичной демиелинизации (небольшое снижение скорости проведения по нервам, увеличение дистальной латенции, изменение F-волн).
Диагноз диабетической ПНП маловероятен в том случае, если при электрофизиологическом исследовании обнаружено [7]:
Признаки выраженного первично демиелинизирующего процесса (снижение СРВ на 30% и более, блоки проведения, увеличение дистальной латентности М-ответа на ≥ 50%, увеличение латентности F-волн на ≥ 20 % и отсутствие F-волн, увеличение длительности М-ответа, патологическая темпоральная дисперсия (увеличение длительности проксимального М-ответа по отношению к дистальному на 30%и более);
Нормальные параметры сенсорных потенциалов (S-ответ);
Выраженные изменения ПДЕ ( в случае проведения игольчатой ЭМГ).
Особенности течения и реакция на терапию
Для диабетической полинейропатии в классическом случае характерно медленнопрогрессирующее течение без значительных флуктуаций состояния и без резких ухудшений. В случае, если у пациента наблюдается волнообразное течение заболевания, резко присоединяются нетипичные симптомы, в особености на фоне адекватного лечения сахарного диабета, необходим пересмотр диагноза ДПН.
Основные “красные флаги” возможного недиабетического генеза ПНП представлены в таблице 1.
Таблица 1. “Красные флаги” возможного недиабетического генеза ПНП
Жалобы | Анамнез | Осмотр | ЭНМГ |
|---|---|---|---|
Отсутствие болей, парестезий и иных чувствительных нарушений Слабость ног в дебюте Слабость рук Нарушения глотания Одышка Недержание или задержка мочи Выраженная неустойчивость при ходьбе | Острый дебют Неуклонное прогрессирование процесса с постепенным развитием парезов Длительность СД 1 типа менее 5 лет Сопутствующие заболевания (СЗСТ, онкологический процесс) Лекарственная терапия определенными препаратами Злоупотребление алкоголем и ПАВ Семейный анамнез ПНП, внезапной сердечной смерти | Отсутствие чувствительных нарушений Несоответствие чувствительных нарушений полиневритич. типу Сенситивная атаксия Асимметричность симптомов Гипотрофии мышц Вялый тетрапарез ( выраженный проксимально) Наличие пирамидной симптоматики Нарушение ф-ций тазовых органов | Признаки выраженного первично демиелинизирующего процесса (см.выше) Нормальные параметры сенсорных потенциалов (S-ответ) Выраженные изменения ПДЕ ( в случае проведения игольчатой ЭМГ) |
Заключение
Диабетическая полинейропатия является чрезвычайно распространенным осложнением сахарного диабета. Выявлением и лечением данной патологии часто занимаются терапевты и врачи общей практики. Как неврологам, так и терапевтам важно иметь настороженность в отношении возможных альтернативных причин полинейропатии у данной группы пациентов. На основании совокупности клинико-анамнестических данных можно выделить ряд “красных флагов”, при обнаружении которых необходимо обратить пристальное внимание на диагноз диабетической полинейропатии. Данный подход позволит выделить пациентов, страдающих потенциально курабельной патологией и нуждающихся в специфической терапии.
Список литературы
World Health Organization, International Diabetes Federation. Definition and diagnosis of diabetes mellitus and intermediate hyperglycaemia. Report of a WHO/IDF consultation. Geneva, 2006
Дедов ИИ, Шестакова МВ. Сахарный диабет типа 1: реалии и перспективы. МИА, 2016.
Дедов И.И., Шестакова М.В., Викулова О.К. и др. Сахарный диабет в Российской Федерации: рас пространенность, заболеваемость, смертность, параметры углеводного обмена и структура сахароснижающей терапии по данным Федерального регистра сахарного диабета, статус 2017 г. // Сахарный диабет. 2018. Т. 21. № 3. С. 144–159.
Дедов ИИ, Шестакова МВ, Галстян ГР. Распространенность сахарного диабета 2 типа у взрослого населения России (исследование NATION). Сахарный диабет 2016; 19: 104–112.
Галстян Г.Р., Старостина Е.Г., Яхно Н.Н., Гурьева И.В., Чурюканов М.В., Строков И.А., Токмакова А.Ю., Кукушкин М.Л., Мартынов А.И., Шестакова М.В. Диагностика и рациональная терапия болевой формы диабетической периферической нейропатии: междисциплинарный консенсус экспертов // Сахарный диабет. 2019. №4. URL: https://cyberleninka.ru/article/n/diagnostika-i-ratsionalnaya-terapiya-bolevoy-formy-diabeticheskoy-perifericheskoy-neyropatii-mezhdistsiplinarnyy-konsensus
Общественная организация «Российская ассоциация эндокринологов». Клинические рекомендации: Сахарный диабет 2 типа у взрослых. 2021 год.
Pop-Busui R, Boulton AJM, Feldman EL, et al. Diabetic Neuropathy: A Position Statement by the American Diabetes Association. Diabetes Care 2017; 40: 136–154
Пирадов М.А., Супонева Н.А., Гришина Д.А., Полинейрорпатии: алгоритмы диагностики и лечения.- Горячая линия-телеком. Москва, 2019.- 248с
Ang L, Jaiswal M, Martin C, et al. Glucose Control and Diabetic Neuropathy: Lessons from Recent Large Clinical Trials. Curr Diab Rep 2014; 14: 528
Jaiswal M, Lauer A, Martin CL, et al. Peripheral Neuropathy in Adolescents and Young Adults With Type 1 and Type 2 Diabetes From the SEARCH for Diabetes in Youth Follow-up Cohort: A pilot study. Diabetes Care 2013; 36: 3903–3908.
Супонева Н.А., Гришина Д.А., Легостаева Л.А., Мочалова Е.Г. Хроническая интоксикация «Веселящим газом» (закисью азота) – причина В12 -дефицитной миелополинейропатии у лиц молодого возраста // Нервно-мышечные болезни. 2016. №4. URL: https://cyberleninka.ru/article/n/hronicheskaya-intoksikatsiya-veselyaschim-gazom-zakisyu-azota-prichina-v12-defitsitnoy-mielopolineyropatii-u-lits-molodogo-vozrasta (дата обращения: 30.05.2022).
Гурьева И.В. Левин О.С. Диабетическая полинейропатия. Consilium Medicum. 2014; 16 (4): 12–19.
Танашян М. М., Антонова К. В., Раскуражев А. А. Диабетическая полинейропатия: патогенез, клиника, подходы к персонифицированной коррекции // МС. 2017. №17. URL: https://cyberleninka.ru/article/n/diabeticheskaya-polineyropatiya-patogenez-klinika-podhody-k-personifitsirovannoy-korrektsii (дата обращения: 01.06.2022).
13 июня 2022 г.
Ещё больше полезной информации на нашем Телеграм-канале