Больная Б. , 54 лет (и. б. № 5369) поступила в хирургическое отделение ФГБУ «Клиническая больница №1»УД Президента РФ с жалобами на боли в правом подреберье, тошноту, рвоту, горечь и сухость во рту, повышение температуры до 38, 50С, озноб, желтушность и зуд кожных покровов, слабость.
Из анамнеза: больна в течение 3-х лет, последний приступ в течение 7 дней, который сопровождался желтушностью кожных покровов. В течение 3-х дней отмечается повышение температуры.
При поступлении: общее состояние больной средней тяжести, кожные покровы желтушной окраски. АД 120/80 мм рт. ст. Температура тела 38, 30С. Живот болезненный в правом подреберье, симптомов раздражения брюшины нет. Печень +1+2 см, плотновата, болезненна. Желчный пузырь не пальпируется. Кишечник перистальтирует. Билирубин: общий — 98, 0 мкмоль/л, прямой — 69, 0 мкмоль/л, непрямой — 29, 0 мкмоль/л, АСТ — 1, 1 ммоль/л, АЛТ — 1, 4 ммоль/л.
На УЗИ: желчный пузырь расположен типично, по висцеральной поверхности печени. При исследовании размеры увеличены 10, 8х3, 90 см. Толщина стенки составляет 4, 0 мм, уплотнена, неоднородна. Двойной контур не прослеживается. В полости лоцируются анэхогенная желчь и множественные смещаемые конкременты максимальным размером до 10 мм. Холедох визуализируется нечетко. Диаметром примерно до 8-9 мм. Просвет его в проекции ворот печени свободен.
29. 04. 15 в связи с нарастанием клинических проявлений острого холецистита больная оперирована. Произведена лапороскопическая холецистотомия с интраоперационной халангиографией, при которой выявляются множественные конкременты холедоха. Больной выполнена эндоскопическая ретроградная папиллосфинктеротомия. БДС в типичном месте, диаметром до 5мм, устье визуализируется, желчь не поступает в кишку. Продольная складка 12Х5мм.
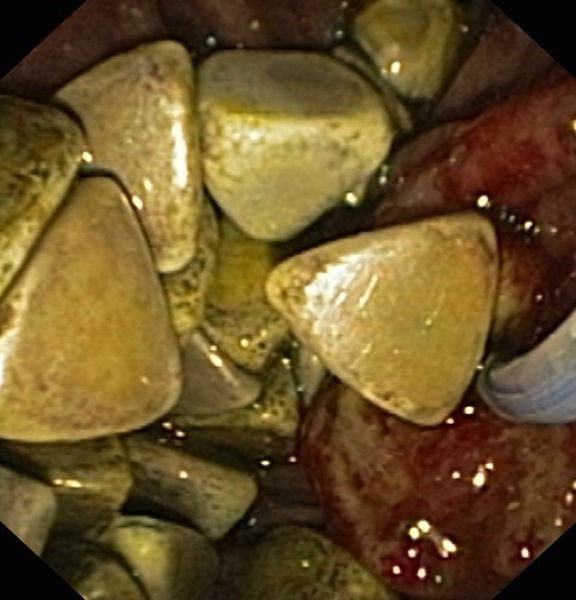
При катетеризации с контрастированием визуализируется расширенный ГЖП ориентировочно до 15мм, в просвете которого по аппарату ЭОП в оперрационной определяются тени множества конкрементов, ориентировочно от 5 до 15мм.
Произведена типичная ПСТ до 13мм. Наблюдался сброс желчи с контрастом в кишку. Различными корзинками Дормиа, в несколько этапов, из ГЖП было извлечено более 30 конкрементов.
При контрольном контрастировании теней, подозрительных на конкременты по аппарату ЭОП в операционной не визуализировалось. ГЖП промыт антисептическим р-ом.
Послеоперационное течение гладкое. Больная в удовлетворительном состоянии выписана на 9 сутки с нормальными лабораторными показателями.
12 ноября 2015 г.
Ещё больше полезной информации на нашем Телеграм-канале